Sie sind hier: Startseite > Nieren > Nephrolithiasis > Therapie von Nierensteinen
Nierensteine: Therapie mit Stoßwellentherapie oder Operationen
- Nephrolithiasis: Ursachen der Steinentstehung
- Nierenkolik: Klinik und Diagnose
- Nierensteine: operative Therapie und Prophylaxe
Übersicht der Therapieoptionen bei Nierensteinen
 |
Nierensteine und Harnleitersteine: Konservative Therapie
Konservative Therapie des Harnleitersteins:
Harnleitersteine <5 mm haben eine 75 % Chance des spontanen Abgangs. Bei Harnleitersteinen >5 mm sinkt die spontane Abgangsrate auf 62 %. Je distaler der Stein, desto eher ist ein spontaner Abgang wahrscheinlich: die Abgangsraten betragen 49%, 58%, und 68% für proximale, mittlere, und distale Harnleitersteine (Yallappa u.a., 2018). Fast alle spontan abgehenden Steine passieren innerhalb von sechs Wochen. Kontraindikationen für die konservative Therapie des Harnleitersteins sind die infizierte Harnstauungsniere, die Fornixruptur, therapierefraktäre Koliken, persistierender Harnstau und eine niedrige Wahrscheinlichkeit der spontanen Passage.
Therapieprinzipien:
Bei der konservativen Therapie des Harnleitersteins ist die Aufklärung des Patienten über die Möglichkeit wiederkehrender Koliken und die Verordnung einer Bedarfsmedikation elementar.
- Reichlich Flüssigkeit und Bewegung.
- Diclofenac 50 mg 1–0–1 gegen das Ödem der Ureterwand bei Harnleitersteinen und zur Linderung von Koliken.
- Bei Bedarf zusätzliches Schmerzmittel wie z.B. Metamizol 500–1000 mg p.o.
- Bei prävesikalen Harnleitersteinen kann die off-label Gabe eines α1A-Blocker (Tamsulosin, Alfuzosin) die Schmerzen lindern und den Steinabgang beschleunigen. Weitere wirksame Medikamente ohne Zulassung oder ausreichender Studienlage: Nifedipin, Rowatinex.
- Die Gabe eines Anticholinergikums (z.B. Butylscopolamin) zeigte in mehreren Studien keine Wirkung (Kallidonis u.a., 2011).
Konservative Therapie des Nierensteins:
Spontan abgangsfähige Nierensteine unter 5 mm müssen nicht therapiert werden. Behandlungsbedürftige Kelchsteine können bei Patientenwunsch mit jährlichen Kontrollen auch beobachtet werden, erst bei deutlicher Größenprogredienz oder Symptomatik ist eine invasive Therapie notwendig. Dies gilt nicht für Piloten, Fernfahrer oder vergleichbare Berufsgruppen. Die klinische Bedeutung von kleinen Rest-Nierensteinen nach ESWL ist umstritten, sie werden häufig konservativ behandelt. Wichtig ist die Beachtung der Komorbidität bei der Therapieentscheidung.
Beseitigung von Harnstau
Notfallindikationen:
Infizierte Harnstauungsniere, medikamentös nicht beeinflussbare Schmerzen, Fornixruptur mit Urinom, Urosepsis oder signifikantes akutes Nierenversagen.
Technik:
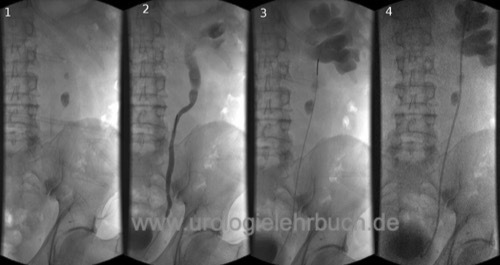
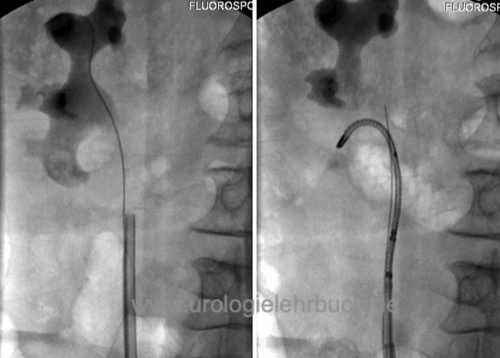
Retrograde Einlage eines MJ- oder DJ-Katheters (Abb. DJ-Harnleiterschienung) oder perkutane Nephrostomie.
Extrakorporale Stosswellenlithotripsie (ESWL) von Nierensteinen und Harnleitersteinen
Indikationen zur ESWL:
Die ESWL ist geeignet zur Therapie von Nierenkelchsteine und Nierenbeckensteine von 0,5–2 cm Durchmesser, für Steine in den beiden oberen Ureterdritteln, eventuell auch distaler Ureter, siehe Tab. Therapie der Urolithiasis in Abhängigkeit von Größe und Lokalisation].
Technische Durchführung und Komplikationen der ESWL:
Siehe Kapitel Operationstechniken/ESWL.
Ergebnisse der ESWL:
Gemittelt für alle Steinlokalisationen sind nach 3 Monaten ungefähr 73% der Patienten steinfrei. Ein wichtiger Faktor für den Behandlungserfolg ist die Verordnung einer Medikation für die Steinpassage (siehe oben), da alle Desintegrate den Ureter passieren müssen.
Kelchkonkremente:
Steinfreiheit ist bei unteren Kelchsteinen in bis zu 40–78 % erreichbar. Bei oberen Kelchsteinen ist ein etwas höherer Erfolg von 64–85 % zu verzeichnen. Der Erfolg für die Steinclearance aus den unteren Kelchgruppen hängt sowohl vom Durchmesser und der Länge der Kelchhälse als auch dem Winkel zwischen Harnleiter und den unteren Kelchgruppen ab.
Nierenbecken- und Harnleitersteine:
Steinfreiheit in bis zu 90 % erreichbar.
Prädiktoren für eine erfolgreiche ESWL:
Steine in den oberen und mittleren Kelchgruppen, Steine mit unregelmäßiger Oberfläche und heterogener Binnenstruktur, Struwitsteine.
Prädiktoren für fehlende Steinfreiheit nach ESWL:
Untere Kelchsteine, Kelchsteine mit engem und langem Kelchhals, Brushitsteine, Steine mit glatter Oberfläche und homogener Binnenstruktur, Steindichte über 970 HU, große Stein-Haut-Distanz (skin-to-stone distance) >10 cm. Zystinsteine sind für eine Therapie mit der ESWL ungeeignet.
Ureterorenoskopie (URS)
Indikationen zur URS:
mittlere und distale Uretersteine. Mit zunehmender technischer Verbesserung der flexiblen Instrumente und der intraluminalen Harnsteindesintegration sind auch proximale Harnleitersteine und Nierensteine bis zu 15 mm Größe mit der Ureterorenoskopie behandelbar [siehe Tab.Therapie der Urolithiasis in Abhängigkeit von Größe und Lokalisation].
 |
 |
Technische Durchführung der URS:
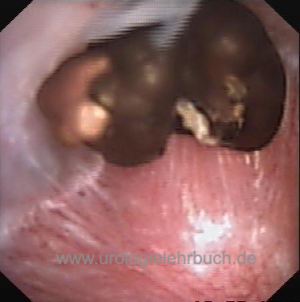
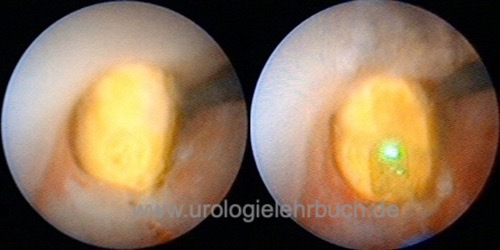
Siehe Kapitel Operationstechniken/Ureterorenoskopie (URS). Kleine Harnleitersteine werden mit einer Dormia-Schlinge oder einem Zängchen extrahiert. Größere Steine können desintegriert werden, dazu stehen mechanische Lithotriptoren oder Lasergeräte zur Verfügung. Hohe Harnleitersteine können auch mit Hilfe der URS in das Nierenbecken geschoben und mit der ESWL desintegriert werden.
Ergebnisse der URS:
90 % der unteren und 60 % der oberen Harnleitersteine können durch die URS in einer Sitzung entfernt werden. Mit neueren Methoden (flexible URS mit Holmium-Laser) werden auch für obere Harnleitersteine Steinfreiheitsraten von über 90 % publiziert.
Perkutane Nephrolithotomie
Die perkutane Nephrolithotomie ist ein endoskopisches minimal-invasives Verfahren zur Entfernung von Nierensteinen ab 1 cm Größe, sie wird variabel abgekürzt: PCNL oder PNL. Synonym: perkutane Nephrolitholapaxie.
Indikationen zur perkutanen Nephrolithotomie:
Nierensteine über 1,5 cm Größe, untere Kelchsteine ab 10 mm Größe, Nierenkelchsteine mit Kelchhalsstenose und mit der ESWL therapierefraktäre Nierensteine. Mit zunehmender Miniaturisierung konnte die Morbidität der PNL reduziert werden und die Indikation wird zulasten der ESWL ausgeweitet [siehe Tab.Therapie der Urolithiasis in Abhängigkeit von Größe und Lokalisation].
Technische Durchführung der perkutanen Nephrolithotomie:
siehe Kapitel Operationstechniken/Perkutane Nephrolithotomie.
Ergebnisse der perkutanen Nephrolithotomie:
Hohe Steinfreiheit bis zu 90 %, je nach Anatomie des Nierenbeckenkelchsystems und der Steinlast. Das fragmentierte Steinmaterial wird (im Gegensatz zur Lithotripsie mit der URS oder ESWL) während des Eingriffes abgesaugt.
Offene Steinoperationen
Bei endoskopisch therapierefraktären Harnsteinen und damit Ausnahmen vorbehalten. Vor Steinsanierung ist die Überprüfung der Nierenfunktion obligat.
Nephrolithotomie bei Nierensteinen:
bei kompletten Ausgusssteinen, wenn ein einzeitiges Vorgehen gewünscht wird (z. B. Kinder). Bei Harnleiterabgangsenge kann die Korrektur und Steinsanierung in einer Sitzung angestrebt werden, ebenso bei Kelchhalsstenosen oder Kelchdivertikeln.
Ureterotomie bei Harnleitersteinen:
nur bei sehr großen Harnleitersteinen sinnvoll (laparoskopisch möglich).
Nephrektomie:
Die Nephrektomie ist indiziert bei funktionsloser Niere.
Allgemeine Harnsteinmetaphylaxe bei (wiederkehrenden) Nierensteinen
Bei unauffälliger Basisdiagnostik und ohne das Vorliegen von Risikofaktoren für Rezidivnephrolithiasis werden folgende vorbeugende Maßnahmen bei Nierensteinen empfohlen (Siener u. Hesse, 2006):
Flüssigkeitszufuhr:
Steigerung der Trinkmenge bis zu einer Diurese von >2,0 l. Gleichmäßige Verteilung der Trinkmenge über den Tag, d. h. Trinken auch in der Nacht. Geeignet sind harnneutrale Getränke, welche die Urinzusammensetzung (Elektrolyte, pH) nur verdünnen: Mineralwasser (kalzium- und hydrogenkarbonatarm), Leitungswasser, Kräutertee und verdünnte Fruchtsäfte. Ungeeignete Getränke sind zuckerhaltige Limonaden, zuviel Kaffee oder schwarzer Tee und alkoholhaltige Getränke.
Ernährung:
Reduzierung der tierischen Eiweißmenge in der Nahrung. Erhöhung des Anteils von Obst, Getreideprodukten und Gemüse. Verzicht auf oxalsäurehaltige Gemüse wie Spinat, Mangold oder Rhabarber. Keine Reduktion der Kalzium-Zufuhr, Ziel ist die Aufnahme von 1000 mg Kalzium/Tag. Verzicht auf Alkohol.
Körpergewicht:
Die Adipositas und damit verbundene Ernährungsmuster sind ein Risikofaktor für rezidivierende Nephrolithiasis. Ziel ist eine sanfte, langfristig angelegte Reduktion des Körpergewichtes mit o.g. Umstellung der Ernährung, Erhöhung der Trinkmenge und die Kombination der Maßnahmen mit körperlicher Bewegung. Fasten und einseitige Diäten sind kontraindiziert.
Pharmakologische Harnsteinmetaphylaxe
Die Basis einer erfolgreichen pharmakologischen Harnsteinmetaphylaxe ist neben der genauen metabolischen Diagnostik die Compliance des Patienten, dies sollte sich auch in der konsequenten Umsetzung der o.g. Basismaßnahmen wiederspiegeln.
Bei 25 % der Steinpatienten werden häufige Rezidive auftreten. Tab. 3.1 informiert über die Risikogruppen, welche von einer pharmakologischen Harnsteinmetaphylaxe profitieren.
Kalziumoxalatsteine:
Mittel der Wahl zur Prophylaxe der Kalziumoxalatsteine sind Alkalizitrate oder Natriumbikarbonat. Beide Substanzen senken die Zitratrückresorption im proximalem Tubulus und verbessern somit die inhibitorischen Eigenschaften des Urins. Bei folgenden metabolischen Konstellationen existieren medikamentöse Empfehlungen vom Arbeitskreis Harnsteine der Akademie der Deutschen Urologen (Straub u.a., 2005):
- Kalziumausscheidung 5–8 mmol/d: Alkalizitrate 9–12 g/d, alternativ Natriumbikarbonat 1,5 g 1–1–1 p.o.
- Kalziumausscheidung über 8 mmol/d: Alkalizitrate 9–12 g/d, alternativ Natriumbikarbonat 1,5 g 1–1–1 p.o. Zusätzliche Gabe von kalziumsparenden Diuretika wie Hydrochlorothiazid 25 mg/d, ggf. Steigerung auf 50 mg/d.
- Zitratausscheidung unter 2,5 mmol/d: Alkalizitrate 9–12 g/d.
- Oxalatausscheidung 0,5–1 mmol/d: oxalatarme Ernährung, Kalziumeinfuhr verteilt zu den Mahlzeiten von etwa 1000 mg/d, Magnesiumeinfuhr verteilt zu den Mahlzeiten von 200–400 mg/d (nicht bei Niereninsuffizienz).
- Oxalatausscheidung über 1 mmol/d: eine primäre Hyperoxalurie ist wahrscheinlich, die Behandlung sollte in einem spezialisiertem Zentrum erfolgen. Angewendet werden eine hohe Harnverdünnung, Pyridoxin (Vitamin B6), Alkalizitrate und Magnesium. Bei der Hyperoxalurie Typ 1 kann mit Lumasiran über eine RNA-Interferenz die Expression eines Leberenzyms (Glycolatoxidase) gehemmt werden, das Medikament ist seit 2020 als Orphan-Drug verfügbar. Trotz aller medikamentösen Bemühungen droht die terminale Niereninsuffizienz. Kausal kann die Erkrankung nur mit einer kombinierten Leber-Nieren-Transplantation therapiert werden.
- Harnsäureausscheidung über 4 mmol/d: Purinarme Ernährung, Alkalizitrate 9–12 g/d, Allopurinol 100 mg/d. Erhöhung der Allopurinoldosierung auf 300 mg/d ab einer Serumkonzentration der Harnsäure über 380 μmol/l bei ausreichender Nierenfunktion.
- Magnesiumausscheidung unter 3 mmol/d: Magnesium verteilt zu den Mahlzeiten von 200–400 mg/d (nicht bei Niereninsuffizienz).
Kalziumphosphatsteine:
Ursachen für Kalziumphosphatsteine sind u.a. der Hyperparathyreoidismus, die renale tubuläre Azidose und Harnwegsinfektionen. Therapie der Wahl für den Hyperparathyreoidismus ist die chirurgische Nebenschilddrüsenentfernung mit autologer Transplantation in die Armmuskulatur. Bei der renalen tubulären Azidose steht die Gabe von Alkalizitraten oder Natriumbikarbonat im Vordergrund. Alkalizitrate 9–12 g/d, alternativ Natriumbikarbonat 1,5 g 1–1–1 p.o. Zusätzliche Gabe von kalziumsparenden Diuretika wie Hydrochlorothiazid 25 mg/d bei einer Kalziumausscheidung von über 8 mmol/24 h Urin, ggf. Steigerung auf 50 mg/d. Zur Therapie der Infektsteine siehe nächster Abschnitt.
Falls sowohl ein Hyperparathyreoidismus, ein Infektstein als auch eine renale tubuläre Azidose ausgeschlossen wurden, so wird eine Harnansäuerung mit L-Methionin 200–500 mg 1–1–1 (Ziel-pH 5,8–6,2) empfohlen. Liegt die Kalziumausscheidung über 8 mmol/24 h Urin wird zusätzlich Hydrochlorothiazid 25 mg (ggf. Steigerung auf 50 mg/d) zur Senkung der Kalziumausscheidung gegeben.
Infektsteine:
wegweisend ist der anhaltend basische Urin (pH >7) im Urin-pH Tagesprofil. Entscheidend für die erfolgreiche Therapie sind die komplette Steinentfernung, geeignete längerfristige Antibiotikatherapie, Harndilution und die Ansäuerung des Harns mit L-Methionin 200–500 mg 1–1–1 (Ziel pH des Urins 5,8–6,2).
Harnsäuresteine:
Hauptursachen für die Harnsteinentstehung sind die Hyperurikosurie und die Säurestarre des Urin-pH (pH-Werte unter 6). Als Prophylaxe steht an erster Stelle die purinarme Ernährung, die Harndilution und die Alkalisierung des Urins durch Alkalizitrate oder Natriumbikarbonat, Ziel Urin-pH 6,2–6,8. Für die Chemolyse von Harnsäuresteinen sollte ein Urin-pH von 7,0–7,2 angestrebt werden. Allopurinol 100 mg/d zur Verminderung der Hyperurikosurie, Erhöhung der Allopurinoldosierung auf 300 mg/d ab einer Serumkonzentration der Harnsäure über 380 μmol/l in Abhängigkeit der Nierenfunktion.
Zystinsteine:
Diurese >3,5 l bei Erwachsenen, Alkalisierung des Harns mit Alkalizitraten (Ziel-pH über 7,5), Reduktion des tierischen Eiweiß, Ascorbinsäure bis zu 5 g täglich. Bei einer Zystinsekretion über 3 mmol/Tag unter o.g. Maßnahmen ist eine orale Therapie mit Tiopronin indiziert. Dosierung initial 250 mg 1–0–1, Steigerung bis 2 g/Tag möglich.
Xanthin- oder 2,8 Dihydroxyadenin-Steine:
Harnverdünnung und purinarme Kost. Ggf. Allopurinol bei 2,8 Dihydroxyadenin-Steinen.
| zurück | Suchen | Onkozytom |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Nierensteine
Coe u.a. 2005 COE, F. L. ; EVAN, A. ;
WORCESTER, E.:
Kidney stone disease.
In: J Clin Invest
115 (2005), Nr. 10, S. 2598–608
Kallidonis, P.; Liourdi, D. & Liatsikos, E.
Medical
treatment for renal colic and stone expulsion
Eur Urol Suppl, 2011,
10, 415-422.
Moe 2006 MOE, O. W.:
Kidney stones: pathophysiology and medical management.
In: Lancet
367 (2006), Nr. 9507, S. 333–44
R. Siener und A. Hesse.
[modern general metaphylaxis of stone disease. new risks, new
evidence, new recommendations].
Urologe A, 45 (11): 1392, 1394–1392, 1398,
Nov 2006.
M. Straub, W. L. Strohmaier, W. Berg, B. Beck, B. Hoppe, N. Laube, S. Lahme,
M. Schmidt, A. Hesse, und K. U. Koehrmann.
Diagnosis and metaphylaxis of stone disease. consensus concept of the
national working committee on stone disease for the upcoming german
urolithiasis guideline.
World J Urol, 23 (5): 309–323, Nov 2005.
S. Yallappa et al., “Natural History of Conservatively Managed Ureteral Stones: Analysis of 6600 Patients.,” Journal of endourology, vol. 32, no. 5, pp. 371–379, 2018.
 English Version: Diagnosis and treatment of kidney and ureteral stones
English Version: Diagnosis and treatment of kidney and ureteral stones