Sie sind hier: Startseite > Diagnostik > Röntgen > Urodynamik > Urethradruckprofil, Beckenboden-EMG
Beckenboden-EMG und Harnröhren-Druckprofil
- Harnstrahlmessung: Uroflow
- Urodynamik (Harnblasendruckmessung): Zystometrie
- Urethradruckprofil, Beckenboden-EMG
Elektromyographische Untersuchung des Beckenbodens
Indikationen
Das EMG des Beckenbodens wird bei jeder Zystometrie abgeleitet. Bei Kindern wird als reduzierte Diagnostik häufig auf eine Zystometrie verzichtet und ein Flow-EMG durchgeführt: Uroflow mit Beckenboden-EMG.
Technik des Beckenboden-EMG:
Für die Zystometrie oder das Flow-EMG werden Klebeelektroden verwendet, die auf dem Perineum angebracht werden und die Muskelpotentiale des Beckenbodens ableiten (EMG). Nadelelektroden werden bei speziellen Fragestellungen verwendet und zielen direkt auf den externen Schließmuskel (z.B. bei neurologischen Erkrankungen ohne Sensibilität des Perineums).
Normalbefunde des Beckenboden-EMG:
- Allmähliche Zunahme der EMG-Aktivität unter Harnblasenfüllung
- Zunahme der Aktivität bei Belastung (Husten...)
- Eine willkürliche Aktivierung der Sphinktermuskulatur ist möglich
- Erhöhte EMG-Aktivität bei Auslösung des Bulbus-Kavernosus-Reflexes
- Aufgehobene oder reduzierte elektrische Aktivität der Sphinktermuskulatur bei der Miktion
Differentialdiagnose von Befunden des Beckenboden-EMG:
Erhöhte EMG-Aktivität:
Die erhaltene oder erhöhte Aktivität (konstant oder alternierend) während der Miktion ist typisch für eine Detrusor-Sphinkter-Dyssynergie (DSD). Die DSD ist ein Zeichen für eine supraspinale Läsion. Ohne Vorliegen einer neurologischen Erkrankung sollte der Begriff DSD nicht verwendet werden, dysfunktionale Miktion, Detrusor-Sphinkter-Dyskoordination oder Beckenbodenüberaktivität sind die korrekten Termini.
Verminderte EMG-Aktivität:
Nach Ausschluss technischer Artefakte kann eine verminderte EMG-Aktivität auf eine Denervierung hinweisen und muss mit verschiedenen (Nadel)-Ableitungen bestätigt werden. Eine verminderte EMG-Aktivität während instabiler Detrusorkontraktionen kennzeichnet die instabile Urethra.
Druckprofil der Harnröhre
Indikationen:
Prinzipielle Indikationen sind die Belastungsinkontinenz von Frau und Mann. Der diagnostische Wert des Urethradruckprofils ist jedoch umstritten. Es gibt keine Grenzwerte, die zwischen einer intrinsischen Sphinkterinsuffizienz oder hypermobilen Harnröhre unterscheiden oder den Schweregrad der Harninkontinenz klassifizieren (Lose u.a., 2002a) (Rosier, 2013).
Technik der Urethradruckprofilmessung:
Ein Messkatheter mit einem Spülstrom (2–10 ml/min) wird langsam aus der halbgefüllten Harnblase gezogen. Am Messkatheter befinden sich zwei Messpunkte: Harnblasendruck und Sphinkterdruck. Die Differenz zwischen Sphinkterdruck und Harnblasendruck ergibt den urethralen Verschlussdruck. Die Messung wird in Ruhe und unter Stressprovokation wiederholt (liegend, stehend, bei Husten).
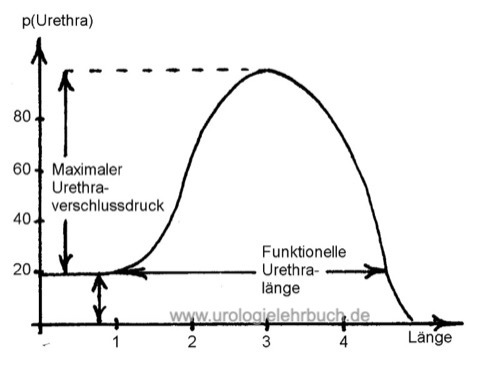
Normwerte und Kurve des Urethradruckprofils:
Das normale Urethradruckprofil der Frau zeigt einen glockenförmigen Kurvenverlauf [Abb. Urethradruckprofil]. Als unterer Normwert für den Verschlussdruck in Ruhe gilt folgende Faustregel: 100–Lebensalter [cm H2O] oder mindestens 40 cm H2O. Die Sphinkterlänge (funktionelle Urethralänge) beträgt mindestens 3 cm. Ein Verschlussdruck unter 20–30 cm H2O spricht für eine intrinsische Sphinkterinsuffizienz.
Beim Stress-Urethradruckprofil wird die oben dargestellte Messung mit intermittierenden Husten durchgeführt, der abdominelle Druckanstieg sollte zu einem hohen Anteil auf die Urethra übertragen werden. Das Verhältnis zwischen intravesikalem und urethralem Druckanstieg wird als pressure transmission ratio (PTR) bezeichnet. Die klinische Bedeutung des Stress-Urethradruckprofil ist ebenfalls unklar und es fehlt eine Standardisierung der Untersuchung, um die Ergebnisse vergleichbar zu machen.
Das normale Urethradruckprofil des Mannes zeigt eine Kurvenform mit einem Plateau vor der glockenförmigen Sphinkterkurvenform, dies entspricht der prostatischen Harnröhre. Der Harnblasenhals ist als kleine Druckspitze am Beginn des Plateaus erkennbar. Der Verschlussdruck beträgt 40–120 cm H2O ohne wesentliche Altersabhängigkeit.
 |
| Urodynamik | Suchen | Wundinfektion |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Abrams u.a. 1987 ABRAMS, P. ; FENELEY, R. ; TORRENS, M.: Urodynamik für Klinik und Praxis.Berlin Heidelberg New York : Springer, 1987
Geirsson u.a. 1999 GEIRSSON, G. ; LINDSTROM,
S. ; FALL, M.:
The bladder cooling reflex and the use of cooling as stimulus to the
lower urinary tract.
In: J Urol
162 (1999), Nr. 6, S. 1890–6

Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.