Sie sind hier: Startseite > Diagnostik > Röntgen > Urodynamik > Harnstrahlmessung
Urodynamik: Harnstrahlmessung (Uroflowmetrie)
- Urodynamik (Harnblasendruckmessung): Uroflow
- Urodynamik (Harnblasendruckmessung): Zystometrie
- Urodynamik (Harnblasendruckmessung): Urethradruckprofil, Beckenboden-EMG
Die Urodynamik (Blasendruckmessung) ist eine teilweise invasive Untersuchungsmethode, bei der mit Hilfe von urethralen, vesikalen und rektalen Drucksonden, Miktionszystographie, Beckenboden-EMG und Uroflowmetrie die Funktionsweise der Harnblasenspeicherung und Entleerung untersucht wird. Je nach Fragestellung können einzelne o.g. Untersuchungstechniken zur Schonung von Patient und Kosten ausgelassen werden (Abrams u.a., 1987).
Indikationen für die Harnstrahlmessung (Uroflowmetrie)
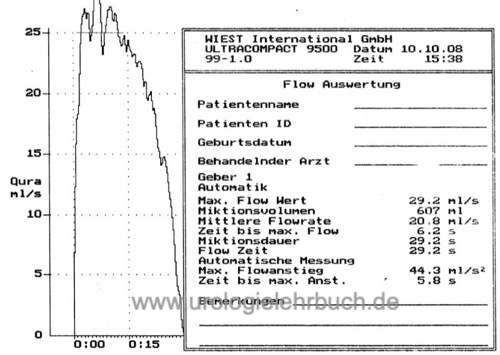
Die Uroflowmetrie ist eine nicht-invasive Messung folgender Parameter: die Miktionsdauer in Sekunden, das Miktionsvolumen in Milliliter, Harnflussrate (Q) in ml/s mit den Subparametern maximaler Harnfluss (Qmax) und mittlerer Harnfluss.
Eine ungezielte Durchführung der Uroflowmetrie bei allen Patienten mit Beschwerden im unteren Harntrakt wird nicht empfohlen. Die Uroflowmetrie ist hilfreich zur Objektivierung von Harnblasenentleerungsstörungen, insbesondere vor operativen Maßnahmen bei Patienten mit unklarer Anamnese oder unklaren klinischen Befunden (EAU Guidelines).
Technik der Harnstrahlmessung:
Der Patient uriniert in ein Gefäß, die Parameter der Uroflowmetrie werden über die Gewichtszunahme pro Zeit oder über die Abbremsung einer rotierenden Scheibe bestimmt. Da der maximale Harnfluss (Qmax) vom Miktionsvolumen abhängt, sollten bei Erwachsenen nur Harnstrahlmessungen über 150 ml interpretiert werden.
Normwerte der Harnstrahlmessung:
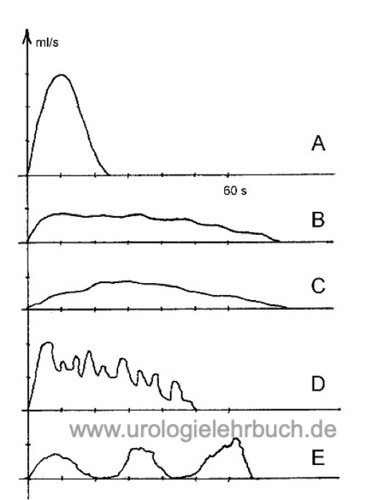
Der Kurvenverlauf ist glockenförmig [Abb. Differentialdiagnosen von Uroflow-Kurven Kurve A], die Miktionszeit ist kürzer als 60 Sekunden, der maximale Harnfluss (Peak flow) ist abhängig von Miktionsvolumen, Alter, Geschlecht und Tagesform [Abb. Normalbefund einer Harnstrahlmessung]. Zur Differentialdiagnose der Veränderungen siehe Tab. Grenzwerte der Harnflussraten und Abb. Differentialdiagnosen von Uroflow-Kurven.
 |
| Alter [Jahre] | Min. Vol. [ml] | Männer [ml/s] | Frauen [ml/s] |
| 4–7 | 100 | 10 | 10 |
| 8–13 | 100 | 12 | 15 |
| 14–45 | 200 | 21 | 18 |
| 46–65 | 200 | 12 | 15 |
| über 66 | 200 | 9 | 10 |
Differentialdiagnose von Befunden der Uroflowmetrie:
Subvesikale Obstruktion:
Niedriger maximaler Flow, der nach kurzer Zeit erreicht wird, Verlängerung der Miktionsdauer [Abb. DD Uroflow, Kurve B]. Ein Qmax unter 12 ml/s macht eine subvesikale Obstruktion sehr wahrscheinlich.
Hypokontraktiler Detrusor:
Der maximale Harnfluss, der unter der Norm liegt, wird erst gegen Ende der ersten Miktionshälfte errreicht [Abb. DD Uroflow, Kurve C].
Detrusorüberaktivität:
Der supranormale Harnfluss wird sehr schnell erreicht.
Detrusor-Sphinkter-Dyssynergie:
Typisch sind eine schnelle Änderungen der Flussrate und ein variabler Kurvenverlauf, dies kommt auch bei ängstlichen oder verkrampften Patienten vor [Abb. DD Uroflow, Kurve D].
Bauchpresse:
Irregulärer Kurvenverlauf bei Entleerung mit Bauchpresse, eine intermittierend normale maximale Harnflussrate spricht gegen eine subvesikale Obstruktion [Abb. Differentialdiagnose Uroflow, Kurve E].
 |
| PET | Suchen | Urodynamik |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Urodynamik
Abrams, P.; Cardozo, L.; Fall, M.; Griffiths, D.; Rosier, P.; Ulmsten, U.; van Kerrebroeck, P.; Victor, A.; Wein, A. & of the International Continence Society, S. S. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society.Neurourol Urodyn, 2002, 21, 167–178.
Abrams u.a. 1987 ABRAMS, P. ; FENELEY, R. ; TORRENS, M.: Urodynamik für Klinik und Praxis.
Berlin Heidelberg New York : Springer, 1987
Geirsson u.a. 1999 GEIRSSON, G. ; LINDSTROM,
S. ; FALL, M.:
The bladder cooling reflex and the use of cooling as stimulus to the
lower urinary tract.
In: J Urol
162 (1999), Nr. 6, S. 1890–6
EAU Guidelines: https://uroweb.org/guidelines/treatment-of-non-neurogenic-male-luts/

Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.