Sie sind hier: Startseite > Hoden > Hodentumoren > paratestikuläres Rhabdomyosarkom
Paratestikuläres Rhabdomyosarkom: Diagnose und Therapie
Definition
Das paratestikuläre Rhabdomyosarkom ist ein maligner skrotaler Tumor, welcher von mesenchymalen Zellen ausgeht.
 |
Epidemiologie
1–3% aller pediatrischer Krebserkrankungen sind Rhabdomyosarkome, die Inzidenz beträgt 3–7 Fälle pro 1 Million Kinder, je nach Alter. 20% der Rhabdomyosarkome haben ihren Ursprung im Urogenitaltrakt, mit häufigster Lokalisation in Prostata, Harnblase und paratestikulär, seltener Uterus und Vagina.
Ätiologie und Genetik
Genetische Risikofaktoren:
- Li-Fraumeni-Syndrom: Mutation des p53-Suppressorgens mit deutlich erhöhtem Risiko für Sarkome und Karzinome.
- Neurofibromatose Typ I
- Beckwith-Wiedemann-Syndrom
- Costello-Syndrom und Noonan-Syndrom
- DICER1 Syndrom
Pathologie
Pathologie
Das paratestikuläre Rhabdomyosarkom entsteht im distalen Samenstrang und infiltriert den Hoden und umgebendes Gewebe.
- Embryonales Rhabdomyosarkom: bei Kindern, urogenital der häufigste Typ, teilweise mit traubenrebenartigem Wachstum (Sarcoma botryoides) und relativ guter Prognose.
- Alveoläres Rhabdomyosarkom: bei Kindern, kommt häufiger in den Extremitäten als urogenital vor, hat eine schlechte Prognose, vor allem mit PAX3-FOXO1 Genfusion.
- Seltene Rhabdomyosarkome: Spindelzell/sklerosierendes Rhabdomyosarkom und pleomorphes Rhabdomyosarkom.
Symptome (Klinik)
Das paratestikuläre Rhabdomyosarkom ist als derber Tumor im Skrotum tastbar und oft vom Hoden abgrenzbar.
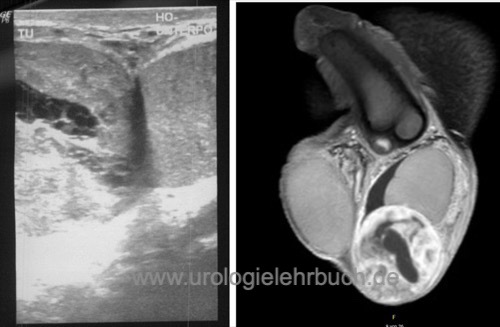
Diagnostik
Sonographie Hoden, MRT-Abdomen, Rö-Thorax, ggf. CT-Thorax.
Therapie des paratestikulären Rhabdomyosarkoms
Aufgrund der Seltenheit des paratestikulaeren Rhabdomyosarkoms sollte die Therapie im Rahmen von Studien durchgeführt werden. Nach der Diagnostik werden die Patienten in Abhängigkeit des Krankheitsstadiums in ein entsprechendes Studienprotokoll eingruppiert, z.B. der Children's Oncology Group (COG), welches der Nachfolger der Intergroup Rhabdomyosarkoma Study Group (IRSG) ist, oder European Cooperative Groups (SIOP).
IRS-Gruppen:
Die Gruppierung wird sowohl von der COG als auch von europäischen Studiengruppen benutzt.
- Gruppe I: lokalisierter Tumor mit vollständiger Resektion.
- Gruppe IIA: lokalisierter Tumor mit makroskopisch vollständiger Resektion, Absetzungsränder tumorbefallen.
- Gruppe IIB: regionale Erkrankung mit Lymphknotenmetastasen, vollständige Resektion ohne befallene Absetzungsränder und ohne Metastasen in den weit entfernten Lymphknoten.
- Gruppe IIC: regionale Erkrankung mit Lymphknotenmetastasen, makroskopisch vollständige Resektion aber mit befallenen Absetzungsränder oder Metastasen in den weit entfernten Lymphknoten.
- Gruppe III: unvollständige Resektion oder Biopsie mit makroskopischen Tumorresten.
- Gruppe IV: Fernmetastasen.
Inguinale radikale Orchiektomie:
Inguinaler Zugang zum Hoden und radikale Orchiektomie sind der erste Therapieschritt, da die meisten Tumoren lokalisiert sind. Je nach Tumorstadium oder vorheriger skrotaler Operation ist eine Hemiskrotektomie sinnvoll.
Adjuvante Therapie
Aktuelles Therapieprotokoll des paratestikulaeren Rhabdomyosarkoms nach COG bei Kindern ohne sichtbare Metastasen: Kinder unter 10 Jahren erhalten eine adjuvante Chemotherapie ohne vorherige retroperitoneale Lymphadenektomie. Bei Kindern über 10 Jahren wird eine retroperitoneale Lymphadenektomie vor adjuvanter Chemotherapie empfohlen. Bei histologisch nachgewiesenen Lymphknotenmetastasen ist zusätzlich eine adjuvante Bestrahlung notwendig. Bei sichtbaren Metastasen (IRS Gruppen III–IV) sind multimodale Therapiekonzepte mit höherer Toxizität notwendig.
Prognose
Ohne adjuvante Therapie entsteht in 50 % innerhalb von 2 Jahren ein Rezidiv nach Orchiektomie. Mit kombinierter Therapie sind Überlebensraten von 90% möglich, wenn eine komplette Tumorresektion möglich war (IRS Gruppen I–II). Die 5-Jahres Überlebensrate für Patienten in der IRS Gruppe IV liegt unter 50%.
| Mesenchym. Hodentumoren | Suchen | Epidermoidzyste Hoden |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Ahmed, H. U.; Arya, M.; Muneer, A.; Mushtaq, I. &
Sebire, N. J.
Testicular and paratesticular tumours in the prepubertal
population.
Lancet Oncol, 2010, 11, 476-483.
National Cancer Institute: Childhood Rhabdomyosarcoma Treatment (PDQ)–Health Professional Version https://www.cancer.gov/types/soft-tissue-sarcoma/hp/rhabdomyosarcoma-treatment-pdq
 English Version: paratesticular rhabdomyosarcoma
English Version: paratesticular rhabdomyosarcoma
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.