Sie sind hier: Startseite > Krankheiten mit urologischer Manifestation > HIV und AIDS
HIV und AIDS: Virus, Übertragung und Epidemiologie
- HIV und AIDS: Übertragung, Epidemiologie und Virus
- HIV und AIDS: Klinik, Diagnose und Therapie
Definitionen von HIV und AIDS
HIV-Infektion:
Die Infektion mit dem Humanen Immundefizienz-Virus führt zur Ausbildung einer Immunschwäche.
AIDS:
Acquired immune deficiency syndrome, schwere Immunschwäche ausgelöst durch eine HIV-Infektion. Bestimmte opportunistische Infektionen definieren die AIDS-Erkrankung, siehe Stadium C der CDC-Klassifikation.
Epidemiologie von HIV und AIDS
Erstbeschreibung:
1981, seither exponentielles Wachstum zu einer globalen Pandemie.
Weltweit:
Im Jahre 2009 gab es Weltweit ungefähr 33 Mio Infizierte, jährliche Neuinfektionen 2,6 Mio, jährliche Todesfälle 1,8 Mio. Stärkste Zuwachsraten sind in den Entwicklungsländern von Afrika und Asien zu verzeichnen, dort leben über 80 % der Infizierten. Die Daten vom Jahr 2018 gehen von 38 Mio Infizierten aus, 1,7 Mio Neuinfektionen und 800 000 Todesfälle.
Deutschland:
Im Jahr 2010 waren 70 000 Menschen mit HIV infiziert mit etwa 3000 Neuinfektionen pro Jahr. Im Jahr 2018 wird die jährliche Neuinfektionsrate auf 2400 und die Zahl der Infizierten auf 87 900 geschätzt.
Risikogruppen in Europa und USA:
Homo- oder bisexuelle Männer, intravenöser Drogenabusus (bis zu 60 %), Prostituierte (10–60 %), Patienten mit Hämophilie wurden in den USA zwischen 1980 und 1984 fast alle infiziert, Gefängnisinsassen.
Ursachen (Ätiologie) von HIV und AIDS
HI-Virus:
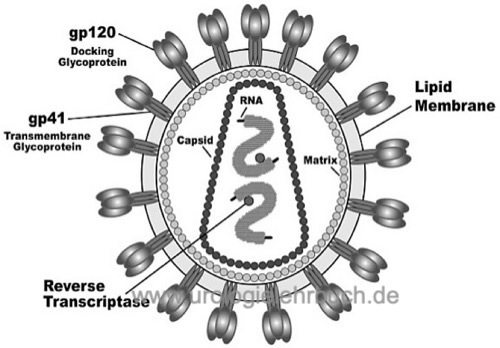
HIV gehört zur Familie der Retroviren und zur Subfamilie der Lentiviren. Morphologisch besitzt das HI-Virus eine ikosahedrale Form (fast rund), die äußere Hülle ist mit dem transmembranären Protein gp41 aufgebaut, auf dem das Protein gp120 sitzt. In der äußeren Hülle, welche durch Ausknospung aus einer infizierten Zelle entsteht, sind noch zahlreiche Proteine der Zelle eingebaut, wie z. B. MHC-Proteine I und II. Die genetische RNA mit der reversen Transkriptase ist in einem Core-Kompartiment gelagert, umgeben von einer inneren Membran mit Protein p18 und p24.
 |
Lebenszyklus von HIV:
Beginnt mit der Bindung des gp120–Protein an den CD4-Rezeptor der humanen Zelle. Nach dem Eindringen des Virus in die Zelle wird die RNA entpackt (uncoating) und durch die reverse Transkriptase in doppelsträngige DNA übersetzt. Diese gelangt in den Zellkern und wird ungezielt mit Hilfe des viralen Enzyms Integrase in das Genom integriert. Mehrere Faktoren sind für die Transkription der viralen DNA notwendig, dazu gehört auch eine Aktivierung der infizierten Zelle. Die viralen Proteine werden durch die Ribosomen der menschlichen Zelle synthetisiert und durch Glykosilierung, Phosphorylierung oder Spaltung modifiziert. An der Plasmamembran der Zelle entsteht das virale Core-Kompartiment, durch Ausknospung (Budding) der Plasmamembran entsteht ein neuer Virus mit der entsprechenden Hülle.
Pathophysiologie:
Viren, die über den Blutstrom eindringen, werden aus der Blutbahn durch die Milz und anderen lymphatischen Organe entfernt. Die ersten infizierten Zellen sind unklar, hoch im Kurs stehen T-Helfer-Zellen und Monozyten. Bei Schleimhautkontakt befällt das Virus initial die Langerhans-Zellen (dendritische Mukosa-Zellen), danach vermehrt sich das Virus in den lokoregionären Lymphknoten. Ausgehend von den lymphatischen Organen entsteht eine sprunghafte Virusvermehrung und -freisetzung, diese initiale Virämie führt zur Verbreitung des Virus in andere Gewebe. Klinisch korreliert die erste Virämie mit dem akuten HIV-Syndrom.
Die entstehenden Immunmechanismen gegen HIV können die Virämie bis unter die Nachweisgrenze senken. Es ist aber keine komplette Elimination des Virus möglich. In der klinischen Latenzphase findet zu jedem Zeitpunkt Virusreplikation in den lymphatischen Organen statt. Es wurde errechnet, das ungefähr 1010 Viren pro Tag produziert und eliminiert werden, dies verdeutlicht den steten Kampf des Immunsystems gegen das Virus, auch in der klinischen Latenzphase. Mit zunehmender Krankheitsdauer sinkt die Zahl der CD4+ T-Helfer Zellen. Die Abfallgeschwindigkeit der CD4+ Zellen zusammen mit dem Ausmaß der Virämie hat eine starke prognostische Aussagekraft. Das Fortschreiten der Erkrankung in der klinischen Latenzperiode verdeutlicht auch die mikrobiologische Aktivität und infektiöse Gefahr während dieser Zeit für Sexualpartner.
Übertragung von HIV:
Am häufigsten sexuelle oder parenterale Übertragung.
Sexuell:
Weltweit am häufigsten durch heterosexuellen Geschlechtsverkehr. Das Virus ist im Samen, Zervixschleim und Vaginalsekret vorhanden.
Passiver Analverkehr hat eine besonders große Übertragungshäufigkeit. Bei vaginalem Geschlechtsverkehr ist es wahrscheinlicher, dass es zur Ansteckung der Frau durch den Mann kommt als umgekehrt. Eine gleichzeitig vorliegende Geschlechtskrankheit erhöht zum einen die Übertragung als auch die Empfänglichkeit. Die Zirkumzision reduziert das Risiko für eine Übertragung von HIV und anderen Geschlechtskrankheiten. Oraler Geschlechtsverkehr ist weniger gefährlich, das Risiko einer Übertragung wurde jedoch hinreichend dokumentiert.
Blutprodukte:
Derzeit liegt das Infektionsrisiko einer geprüften Blutkonserve (Erythrozytenkonzentrat) bei 1:450 000–700 000. Von Gerinnungsfaktorkonzentraten geht kein Risiko mehr aus, da die Hitzeinaktivierung effektiv ist.
Intravenöser Drogenkonsum:
Durch das Teilen von Injektionsbesteck fast garantierte Infektion.
Akzidenteller Nadelstich:
Das Risiko der HIV-Infektion durch einen kontaminierten Nadelstich beträgt 0,3 %. Zum Vergleich: bei Hepatitis B liegt das Risiko bei 20–30 %.
Schwangerschaft:
Die Infektion des Kindes findet meist in der Perinatalperiode statt. Der Kaiserschnitt senkt die Übertragungsrate. Das Übertragungsrisiko liegt bei 13 % in Europa und 45 % in Kenia.
Risikofaktoren sind die Viruslast, fortgeschrittenes Krankheitsstadium, Vit. A Mangel, die T-Helferzahl, Chorioamniitis, Episiotomie, lange Wehentätigkeit, vorzeitiger Blasensprung...
Eine perinatale antivirale Therapie senkt deutlich die Übertragungshäufigkeit.
Stillen:
Stillen kann HIV übertragen mit einem Risiko von 7–22 %. In Entwicklungsländern ist es nicht klar, ob die Nachteile (Risiko der Infektion) die Vorteile des Stillens (niedrige Säuglingssterblichkeit) überwiegen.
| Prune-Belly-Syndrom | Suchen | HIV und AIDS |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur HIV und AIDS
Center for Disease Control and Prevention: “Sexually Transmitted Infections (STI) Treatment Guidelines,” 2021. [Online]. Available: https://www.cdc.gov/std/treatment-guidelines/STI-Guidelines-2021.pdf
Lee u.a. 2001 LEE, L. K. ; DINNEEN, M. D. ; AHMAD, S.: The urologist and the patient infected with human immunodeficiency virus or with acquired immunodeficiency syndrome.
In: BJU Int
88 (2001), Nr. 6, S. 500–10
RKI Epidemiol. Bulletin: https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2019/Ausgaben/46_19.pdf
UN AIDS Global HIV & AIDS statistics — 2019 fact sheet: https://www.unaids.org/en/resources/fact-sheet
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.