Sie sind hier: Startseite > Harnblase > Belastungsinkontinenz > Diagnose
Diagnose der Stressinkontinenz
- Belastungsinkontinenz: Häufigkeit und Ursachen
- Belastungsinkontinenz: Klinik und Diagnose
- Belastungsinkontinenz: Therapie
Symptome und Klassifikation der Stressinkontinenz nach Schweregrad
Der Schweregrad der Belastungsinkontinenz wird nach Stamey eingeteilt:
- Grad 1: Harnverlust bei Husten, Niesen, Lachen
- Grad 2: Harnverlust beim Gehen und Aufstehen
- Grad 3: Harnverlust im Liegen
Weitere Symptome: Beckenbodeninsuffizienz mit Organvorfall, Urgesymptomatik, Restharnbildung, rezidivierende Harnwegsinfektionen.
Diagnose der Belastungsinkontinenz
Anamnese:
Wichtig sind Miktionsbeschwerden, Ausmaß der Inkontinenz (Anzahl der Vorlagen), Leidensdruck, Voroperationen, Anzahl der vaginalen Entbindungen, Medikamente (Alphablocker, Clonidin), neurologische und urologische Erkrankungen. Weiterhin sollten Beschwerden durch Beckenorganprolaps, der Defäkation und des Sexuallebens erfragt werden.
Urin:
Urinsediment, Teststreifenanalyse und Urinkultur, am besten von Einmalkatheterurin.
Quantifizierung der Belastungsinkontinenz:
Erhebung der Trinkmengen, Miktionsvolumina und Inkontinenzepisoden durch ein Miktionstagebuch. Ausreichend ist meist ein Zeitraum über 24–48 h. Bei kooperativen Patienten mit einer Digitalwaage zuhause kann der Schweregrad der Inkontinenz durch das eigene Auswiegen der Inkontinenzvorlagen erhoben werden.
Vorlagen- oder Pad-Test:
Alternative zum Auswiegen der Vorlagen im Rahmen des Miktionsprotokolls: eine gewogene Vorlage wird in die Unterwäsche eingelegt, die Patientin sollte vor dem Test reichlich getrunken haben. Der Vorlage wird eine Stunde getragen, weiterhin werden definierte Provokationsübungen (Treppensteigen, Hüpfen, Husten....) durchgeführt, danach wird die Vorlage erneut gewogen. Ein Urinverlust von über 25 g gilt als schwere Harninkontinenz.
Körperliche Untersuchung:
Neben einer orientierenden neurologischen Untersuchung wird eine vaginale und rektale Untersuchung in Steinschnittlage durchgeführt.
Wichtige pathologische Befunde sind: Zysto- oder Rektozele, Quantifizierung des Organdeszensus nach ICS, verminderter Analsphinktertonus, fehlender Analreflex, Klitoris- oder Bulbokavernosusreflex, Nachweis der Inkontinenz unter Pressen, Husten oder Hackenaufpralltest.
Q-Tip-Test:
Bei gefüllter Harnblase wird ein angefeuchteter Q-Tip durch die Harnröhre bis zum Blasenhals geschoben. Unter Husten wird die Mobilität des Q-Tip beobachtet, eine Rotation über 30 Grad ist pathologisch und spricht für eine hypermobile Harnröhre.
Marshall-Bonney-Test:
Manuelle paraurethrale Elevation kann den Effekt einer Suspensionsplastik hinsichtlich der Urinkontinenz antizipieren. Mit Zeige- und Mittelfinger wird das Gewebe paraurethral angehoben und die Patientin hustet mit gefüllter Harnblase.
Sonographie:
Abdominelle Sonographie zur Bestimmung von Restharn und zur Dokumentation der Harnblasenanatomie (Wanddicke? Divertikel?).
Introitussonographie:
Die Untersuchung beginnt in Ruhe mit gefüllter Harnblase. Unter Pressen kann die Öffnung des Harnblasenhalses demonstriert werden, dies ist ein starker Risikofaktor für eine Belastungsinkontinenz.
Miktionszystogramm:
wichtig ist der Ausschluss anderer Inkontinenzformen (extraurethrale Inkontinenz), Nachweis einer Zystozele, Nachweis der hypermobilen Urethra und/oder Öffnung des Harnblasenhalses unter Pressen. Bei Frauen wird das MCU in seitlicher Projektion durchgeführt [MCU bei Belastungsharninkontinenz.
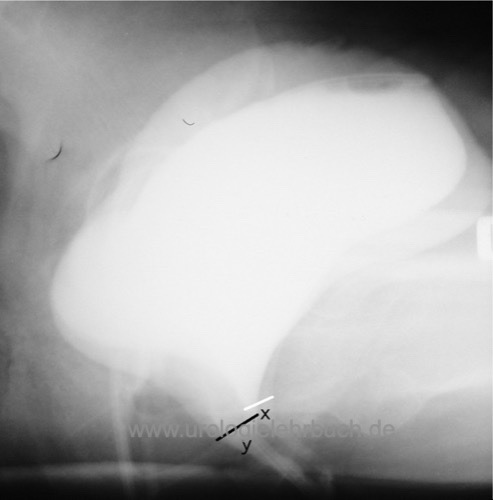 |
Urodynamik:
Die Urodynamik kann die Ursache(n) der Harninkontinenz am besten diagnostizieren (Belastungs-, Urge- oder extraurethrale Inkontinenz). Auf eine Urodynamik kann verzichtet werden, wenn klinisch eindeutig eine Belastungsharninkontinenz ohne weitere Symptome besteht. Eine urodynamische Messung sollte bei Pat. mit gemischter Harninkontinenz, verminderter Harnblasenkapazität, Harnblasenentleerungsstörungen oder ausgeprägter Beckenbodeninsuffizienz durchgeführt werden.
Vorrangige Aufgabe der Urodynamik ist weniger der Nachweis der Belastungsharninkontinenz, als der Ausschluss von komplizierenden Begleiterkrankungen, welche den operativen Erfolg gefährden. Der Nachweis einer Belastungsinkontinenz gelingt durch ein Harnröhrendruckprofil (Ruheprofil, passive und aktive Drucktransmission) und Valsalva-Leak-Point-Pressure (VLPP). Der direkte Nachweis des Urinverlustes gelingt mit liegendem Messkatheter manchmal nicht und ist auch nicht zwingend. Das Valsalva-Manöver kann auch ohne urethralen Messkatheter mit liegender rektaler Drucksonde durchgeführt werden.
Valsalva-Leak-Point-Pressure (VLPP): unter Messung der intraabdominellen und intravesikalen Drücke wird bei gefüllter Blase bis zum Harnverlust ein Valsalva-Manöver durchgeführt.
Zystoskopie:
Die Zystoskopie ist indiziert zur Differentialdiagnose von Inkontinenz, Pollakisurie oder Drangsymptomatik. Spezifische Zeichen einer Belastungsinkontinenz gibt es nicht.
Defäkographie oder dynamisches Beckenboden-MRT:
Demonstration einer Zystozele, Rektozele, Enterozele oder einen Deszensus unter Belastung. Als Bezugspunkt wird häufig die pubo-coccygeale Linie angegeben.
| Belastungsinkontinenz 1/3 | suchen | Belastungsinkontinenz 3/3 |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Belastungsinkontinenz
Liedl u.a. 2005 LIEDL, B. ; SCHORSCH, I. ; STIEF, C.: [The development of concepts of female (in)continence. Pathophysiology, diagnostics and surgical therapy].In: Urologe A
44 (2005), Nr. 7, S. W803–18; quiz W819–20
Viktrup u.a. 2004 VIKTRUP, L. ; SUMMERS,
K. H. ; DENNETT, S. L.:
Clinical practice guidelines for the initial management of urinary
incontinence in women: a European-focused review.
In: BJU Int
94 Suppl 1 (2004), S. 14–22
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.