Sie sind hier: Startseite > perioperative Therapie > Urosepsis > Ursachen
Urosepsis: Definitionen, Ursachen und Symptome
- Urosepsis: Definition und Ätiologie
- Urosepsis: Diagnose und Therapie
Definition der Urosepsis
Die Urosepsis ist ein klinisches Syndrom, bei dem komplexe physiologische und biochemische Veränderungen häufig zu einem fatalen Verlauf einer Infektion der Harnwege oder der männlichen Geschlechtsorgane führen (Singer u.a., 2016). Leitlinie der EAU: EAU Guidelines Urological Infections.
 |
Wandel der Sepsis Definitionen:
Das Verständnis der Sepsis unterliegt einem ständigen Wandel. Die bisherigen Definitionen der Sepsis (post hoc als „Sepsis-1“ und „Sepsis-2“ bezeichnet) machten eine überschießende Entzündungsreaktion ("Zytokinsturm") für die Pathogenese verantwortlich. Neuere Studien belegen die Bedeutung der individuellen Körperreaktion und das Ausmaß des induzierten Gewebeschadens. Dieser Paradigmenwechsel war wesentlich für die Überarbeitung der bisher gültigen Sepsisdefinition (Weis u.a., 2017).
Klassische Definition der Sepsis (Sepsis-2 2001)
Die Sepsis ist eine lebensbedrohliche systemische Reaktion (SIRS, siehe unten) auf eine bakterielle Infektion (Hotchkiss u.a., 2003).
Systemic inflammatory response syndrome (SIRS)
Die SIRS ist eine den Gesamtorganismus betreffende Entzündungsreaktion oder Entzündungsantwort als Folge einer erheblichen Infektion und Schädigung des Organismus. Für eine SIRS müssen zwei der folgenden Symptome vorhanden sein:
- Tachykardie: Herzfrequenz >90/min
- Tachypnoe: Atemfrequenz >20/min oder Hyperventilation (pCO2 <33 mmHg)
- Fieber (>38° C) oder Hypothermie (<36° C)
- Leukopenie (<4000/μl) oder Leukozytose (>12000/μl) oder Linksverschiebung mit >10% unreifer neutrophiler Granulozyten
Schwere Sepsis
Vorliegen einer Sepsis mit mindestens einem Zeichen einer akuten Organdysfunktion:
- Enzephalopathie: verminderte Vigilanz, Desorientiertheit, Unruhe, Delirium
- Thrombozytopenie: innerhalb von 24 h Abfall der Thrombozyten um mehr als 30% oder Thrombozytenzahl <100000/μl bei Ausschluss einer Erkrankung des Immunsystems oder einer akuten Blutung
- Arterielle Hypotonie (systolischer arterieller Blutdruck <90 mmHg oder mittlerer arterieller Blutdruck < 70 mmHg über mindestens eine Stunde trotz adäquater Volumenzufuhr bei Fehlen anderer Schockursachen. Dies entspricht der Definition eines septischen Schocks.
- Hypoxie: PaO2 <75 mmHg bei Ausschluss einer kardialen oder pulmonalen Vorerkrankung
- Akutes Nierenversagen: Diurese <0,5 ml/kgKG/h für mindestens zwei Stunden trotz ausreichender Volumensubstitution oder Anstieg des Serumkreatinins um das Doppelte des Referenzbereichs
- Metabolische Azidose: BE <-5 mmol
Aktuelle Definition der Sepsis (Sepsis-3 2017)
Sepsis ist definiert als eine lebensbedrohliche Organdysfunktion, die durch eine inadäquate Wirtsantwort auf eine Infektion hervorgerufen wird. Nach neuer Definition erfüllt nun jede Ausprägung der Sepsis den alten Begriff der „schweren Sepsis“. Im Rahmen der neuen Sepsisdefinition wurde ein Score zur Risikoeinschätzung im klinischen Alltag (quick-SOFA, qSOFA) vorgestellt, mit dem ambulante und stationäre Patienten mit Infektionen, die ein erhöhtes Risiko für Organversagen und Mortalität aufweisen, frühzeitig und schnell identifiziert werden können (Singer u.a., 2016):
- Glasgow Coma Scale von ≤14
- Atemfrequenz ≥22/min
- Hypotonie mit systolischem Blutdruck <90 mmHg
Das Vorliegen von 2–3 qSOFA Punkten spricht für einen schweren Verlauf der Infektion und ist ein guter Prädiktor für die Notwendigkeit einer Intensivtherapie oder eine erhöhte Krankenhaussterblichkeit \parencite{Weis2017}. Eine genauere Bestimmung der Organdysfunktion und damit der Prognose ist mit dem SOFA-Score möglich, dieser ist jedoch komplex und benötigt zahlreiche Serumparameter für die Berechnung.
Epidemiologie der Sepsis – Häufigkeit der Blutvergiftung
Die Inzidenz der schweren Sepsis beträgt 300/100000, die Mortalität erreicht bis zu 20%. Die Urosepsis hat verglichen mit anderen Sepsisformen eine bessere Prognose, dies liegt wahrscheinlich an der Möglichkeit einer wirksamen kausalen Therapie.
Ätiologie und Pathogenese der Sepsis
Ätiologie der Sepsis: Ursachen der Blutvergiftung
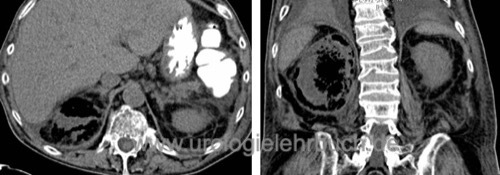
Bakterielle Infektionen des Urogenitaltraktes:
Pyelonephritis, Nierenabszess, infizierte Hydronephrose, Prostatitis, Epididymitis...
Keimspektrum: E. coli, Klebsiella, Enterobacter, Serratia, Proteus, Pseudomonas aeruginosa, Enterokokken.
Weitere Sepsisursachen (Differentialdiagnose)
Besonders bei Patienten auf Intensivstation ist die Zuordnung der Infektionsquelle bei septischen Patienten schwierig, hat aber für die Wahl des Antibiotikums und für die ursächliche Therapie eine entscheidende Bedeutung.
Herz:
Endokarditis. Das Keimspektrum ist vielfältig: Streptococcus viridans, Enterokokken, Staphylococcus aureus und epidermidis, Pseudomonaden, Enterobakterien, Candida...
Atemtrakt:
Pneumonie, Pleuraempyem, Mediastinitis, Lungenabszess.
Keimspektrum: Pneumokokken, Staphylokokken, Anaerobier bei Aspiration, Enterobakterien, Tuberkulose, Candida, Aspergillus, ...
Verdauungstrakt:
Anastomoseninsuffizienz, Peritonitis, Leberabszess, Cholezystitis, Cholangitis, nekrotisierende Pankreatitis.
Keimspektrum: E. coli, Enterobakterien, Salmonellen, Campylobacter, Anaerobier, Enterokokken, Staphylokokken, Candida.
HNO-Trakt:
Abszedierende Tonsillitis, Mundbodenphlegmone.
Keimspektrum: Streptococcus pyogenes, Staph. aureus...
Zentrales Nervensystem:
Meningitis durch Meningokokken (Waterhouse-Friedrichsen-Syndrom).
Haut:
Erysipel, Impetigo, abszedierende Infektionen, nekrotisierende Fasziitis, Fournier-Gangrän.
Keimspektrum: Streptokokken, Staphylokokken.
Iatrogene Ursachen:
Zentraler Venenkatheter, Implantate, Wundinfektionen, Dauerkatheter.
Keimspektrum: Staphylococcus aureus und epidermidis, Enterobakterien, Pseudomonaden, Candida.
Pathogenese der Sepsis: Folgen der Blutvergiftung
Reaktion des Immunsystems bei Sepsis:
Patienten mit Sepsis haben nicht nur die Konstellation einer überschießenden Immunreaktion, sondern auch Zeichen einer Immunsuppression. Meist folgt dem Stadium der überschießenden Immunreaktion das Stadium der Immunsuppression. Ursachen für den Übergang von der Hyperinflammation in die Immunsuppression sind die Erschöpfung proinflammatorischer Zytokine, die Apoptose von Lymphozyten und die Ausbildung einer Anergie. Es sind mehrere genetische Risikofaktoren bekannt, die das Immunsystem beeinflussen und die Letalität der Sepsis erhöhen.
Hyperinflammation durch Sepsis:
Die Anwesenheit von Bakterien induziert eine überschießende Immunreaktion, die den eigenen Organismus empfindlich schädigt. Obwohl die verantwortlichen Zytokine für diese Immunreaktion teilweise bekannt sind (TNF-α, Interleukin 1 und 2, Interferon-γ), haben klinische Studien mit einer Blockierung dieser Zytokine keine Verbesserung der Prognose erbracht.
Immunsuppression durch Sepsis:
Folgende Zeichen sprechen für eine Immunsuppression: fehlende verzögerte Hypersensitivitätsreaktion, eingeschränkte Fähigkeit der Infektbeseitigung, Prädisposition für nosokomiale Infektionen. Die Immunsuppression geht mit einer verminderten Sekretion proinflammatorischer Zytokine in Reaktion auf bakterielle Antigene einher (s. o.). Weiterhin sind antiinflammatorische Zytokine erhöht nachweisbar (Interleukin 4 und 10). Die Stimulation der Immunreaktion mit Interferon-γ konnte in einigen Studien zu einer Verbesserung der Prognose führen. Die Sepsis kann sofort mit dieser immunsuppressiven Form beginnen, klinisch korreliert dies mit reduzierter Symptomatik (kein Fieber) und schlechter Prognose.
Zelluläre Mechanismen der Organdysfunktion durch eine Sepsis:
Autopsiestudien konnten keine mikroskopischen Veränderungen an Nierenzellen, Herzmuskelzellen oder Leberzellen nachweisen, welche die ausgeprägte Organdysfunktion mit Mortalität erklären könnten. Dieses Phänomen der verminderten Zellfunktion ("cell stunning oder cell hibernating") wird durch den Einfluss von Zytokinen und Metaboliten der Sepsis erklärt. Die Organfunktionen können sich nach dem Überleben der Sepsis weitgehend erholen.
Klinik der Urosepsis
Allgemeinsymptome:
Fieber, Schüttelfrost, Hyperventilation, Tachykardie und Hypotonie sind die klassischen Symptome. Eine Hypothermie zeigt eine schlechte Prognose an. Weiterhin Vigilanzstörungen, Verwirrtheit, Oligurie oder Anurie.
Spezifische Symptome:
In Abhängigkeit der Grunderkrankung, welche die Urosepsis auslöst (siehe oben).
| Harnwegsinfektion | Suchen | Therapie der Urosepsis |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Hotchkiss und Karl 2003 HOTCHKISS, R. S. ; KARL,
I. E.:
The pathophysiology and treatment of sepsis.
In: N Engl J Med
348 (2003), Nr. 2, S. 138–50
Singer, M.; Deutschman, C. S.; Seymour, C. W.;
Shankar-Hari, M.; Annane, D.; Bauer, M.; Bellomo, R.; Bernard, G. R.;
Chiche, J.-D.; Coopersmith, C. M.; Hotchkiss, R. S.; Levy, M. M.;
Marshall, J. C.; Martin, G. S.; Opal, S. M.; Rubenfeld, G. D.; van der
Poll, T.; Vincent, J.-L. & Angus, D. C.
The Third International
Consensus Definitions for Sepsis and Septic Shock (Sepsis-3).
JAMA, 2016,
315, 801-810
 English Version: Urosepsis
English Version: Urosepsis
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.