Sie sind hier: Startseite > Diagnostik > Röntgen > Urodynamik > Zystometrie
Urodynamik (Harnblasendruckmessung): Zystometrie
- Uroflow (Harnblasendruckmessung)
- Urodynamik (Harnblasendruckmessung): Zystometrie
- Urethradruckprofil und Beckenboden-EMG
Zusammenfassende Literatur: (Abrams u.a., 1987).
Zystometrie (Harnblasendruckmessung)
Die Zystometrie (Blasendruckmessung) ist eine invasive Untersuchungsmethode, bei der mit Hilfe von urethralen, vesikalen und rektalen Drucksonden die Harnblasenspeicherung und die Harnblasenentleerung untersucht wird. Die Zystometrie kann mit Kontrastmittel durchgeführt werden und ermöglicht während der Füllung und Entleerung der Harnblase die Bildgebung des unteren Harntrakts (Video-Urodynamik = Zystometrie + Miktionszysturethrographie).
Indikationen
Die Zystometrie ist eine für den Patienten belastende Untersuchung (Schmerzen, Strahlenbelastung, Infektionsrisiko), mit Kosten und Aufwand verbunden und benötigt somit eine ausreichend begründete Indikation.
- Harninkontinenz der Frau: vor operativer Therapie, insbesondere wenn gleichzeitig eine Dranginkontinenz, ein ausgeprägter Organdeszensus oder eine Harnblasenentleerungsstörung vorliegt. Die Urodynamik ist auch nach erfolgloser operativer Therapie vor weiteren invasiven Maßnahmen notwendig. Vor konservativer Therapie der Harninkontinenz soll keine Urodynamik durchgeführt werden.
- Harninkontinenz des Mannes: vor operativer Therapie der Belastungsharninkontinenz wird eine Urodynamik empfohlen, dies wird jedoch für Patienten nach Prostatektomie auch angezweifelt. Vor konservativer Therapie der Harninkontinenz soll keine Urodynamik durchgeführt werden.
- Neurogene Harnblasenfunktionsstörungen: indiziert bei fehlendem Erfolg der konservativen Therapie, bei neurologischen Erkrankungen mit Gefahr für hohe Harnblasenentleerungsdrücke und vor invasiver Therapie.
- Benignes Prostatasyndrom: die EAU-Leitlinie empfiehlt die Urodynamik in unklaren Fällen vor operativer Therapie zu erwägen, insbesondere bei einem Uroflow von über 15 ml/s, bei Verdacht auf eine neurogene Harnblasenfunktionsstörung ohne Obstruktion, bei Männern unter 50 Jahren, bei Männern über 80 Jahren und bei Restharn über 300 ml. Die Empfehlung wird als schwach gewertet, da keine kontrollierte Studien vorliegen, welche den Erfolg der erweiterten Diagnostik nachweisen.
Technik der Zystometrie:
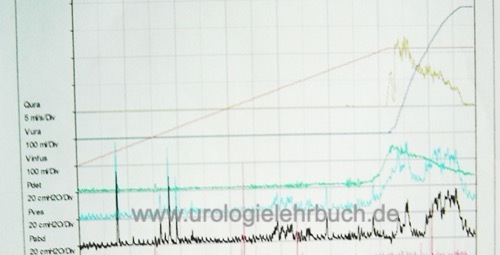
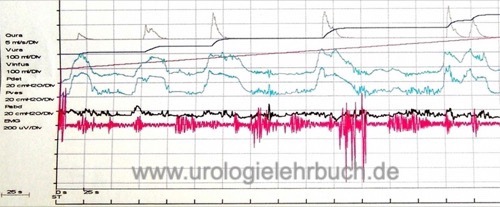
Als Untersuchungsposition ist die sitzende Körperposition der beste Kompromiss zwischen Praktikabilität und Simulation von alltäglicher Belastung. Die Untersuchung beginnt mit leerer Harnblase, nach Erreichen der funktionellen Harnblasenkapazität (starker Harndrang) wird die Miktion eingeleitet. Über den gesamten Untersuchungszeitraum werden kontinuierlich der intravesikale Druck und der abdominelle Druck registriert. Der intravesikale Druck wird über einen suprapubischen Katheter oder transurethralen Katheter gemessen. Eine Drucksonde im Rektum registriert den abdominellen Druck. Der Detrusordruck wird durch die Differenz des intravesikalen Drucks und abdominellen Drucks errechnet.
Als Standardmedium wird körperwarme Kochsalzlösung oder Kontrastmittel verwendet, wenn ein gleichzeitiges Miktionszysturethrogramm oder eine Videourodynamik geplant ist. Die Harnblasenfüllrate ist variabel: langsam (10 ml/min), mittel (10–100 ml/min) oder schnell mit >100 ml/min. Nach ICS beträgt die maximale physiologische Füllrate das Körpergewicht [in kg] dividiert durch 4 [ergibt Füllrate in ml/min]. Je schneller die Harnblasenfüllung, desto häufiger falsch-pathologische Befunde wie eine kleine Blasenkapazität oder autonome Detrusorkontraktionen. Es ist empfehlenswert, mit langsamer Harnblasenfüllrate zu starten, und bei normaler initialer Füllungsphase die Füllgeschwindigkeit zu steigern.
Normalbefunde der Zystometrie
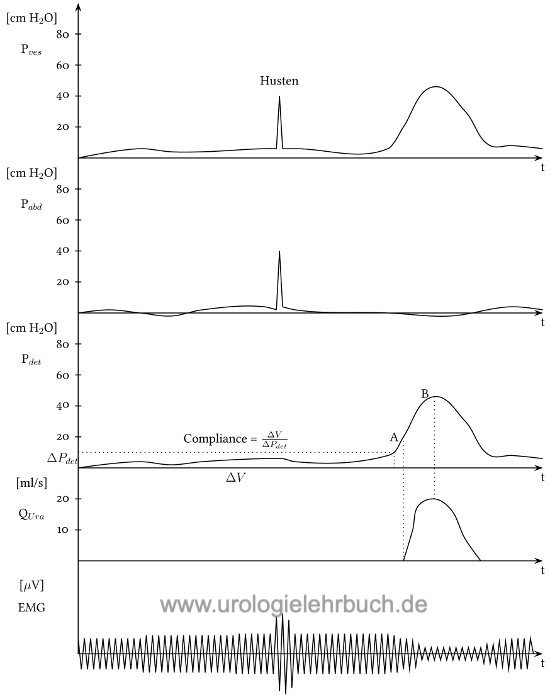
Der normale Kurvenverlauf bei einer Zystometrie ist in Abb. 1.1 dargestellt.
Harnblasenkapazität:
Die Harnblasenkapazität ist das maximale Füllungvolumen der Harnblase. Je nach Art der Messung wird die funktionelle Harnblasenkapazität (maximales Miktionsvolumen im Miktionstagebuch), die zystometrische Harnblasenkapazität (während Urodynamik) und die maximale Harnblasenkapazität unter Narkose unterschieden.
Normalwerte Frauen: 250–550 ml, Männer: 350–750 ml. Die Harnblasenkapazität bei Kindern wird nach Formel 1.10 berechnet:
| V = (Lebensalter + 2) × 30 [ml] | (1.10) |
Im Rahmen der urodynamischen Untersuchung sind die gemessenen Harnblasenkapazitäten geringer als mit einem Miktionsprotokoll ermittelt. Eine Harnblasenüberdehnung sollte im Rahmen der urodynamischen Untersuchung vermieden werden, da sonst die anschließende Druck-Flow-Analyse während der Miktion eine Detrusorschwäche vortäuschen kann.
Differentialdiagnose der niedrigen Harnblasenkapazität:
Enuresis, Inkontinenz, Wandinduration durch Entzündung, Fibrose, Bestrahlung, Operationen, Tumoren oder neurogene Harnblasenstörungen mit autonomen Kontraktionen.
Erkrankungen der Harnblasenwand führen eher zur passiven niedrigen Harnblasenkapazität, welche konstant über die Harnblasenfüllung zu einem Druckanstieg führt. Bei der aktiven niedrigen Harnblasenkapazität führen neurologische Faktoren zu einer inkonstanten verminderten Harnblasenkapazität mit autonomen Detrusorkontraktionen.
Differentialdiagnose der zu hohen Harnblasenkapazität:
Schädigung der sensiblen Afferenzen (Diabetes, Lues), schlaffe motorische Harnblasenlähmung, Harnblasenüberdehnung bei (chronischer) subvesikaler Obstruktion, kongenitale Megazystis, Prune-Belly-Syndrom, chronische Infektionen.
Sensibilität:
während der Harnblasenfüllung wird das Empfinden des Patienten dokumentiert: erstes Gefühl der Harnblasenfüllung (normal ab 100–200 ml oder >60% der Harnblasenkapazität), erster Harndrang und unaufschiebbarer Harndrang (normal erst kurz vor der Harnblasenkapazität).
Gesteigerte Harnblasensensibilität:
Die gesteigerte Harnblasensensibilität zeigt sich durch einen verfrühten Harndrang unter Füllung der Harnblase ohne oder mit Zeichen einer Detrusoraktivität, Differentialdiagnose siehe oben bei verminderter Harnblasenkapazität.
Reduzierte oder fehlende Harnblasensensibilität:
Störung der afferenten Innervation wie bei Diabetes mellitus, Lues, perniziöse Anämie, Herpes genitalis oder Hinterhornläsionen des Rückenmarks.
Schmerzhafte Harnblasenfüllung:
Zeichen für eine interstitielle Zystitis oder das Blasenschmerzsyndrom (bladder pain syndrome).
Detrusorfunktion während der Füllung:
Der Normalbefund ist ein gehemmter Detrusor während der Füllung ohne Zeichen der Kontraktionen. Unter langsamer Füllung bleiben die Drücke in der Harnblase meist unter 10 cm H2O [Abb. 1.13 und 1.1].
Detrusorüberaktivität:
Die Detrusorüberaktivität (engl. detrusor overactivity) kann phasisch (Druckanstieg ohne komplette Harnblasenentleerung) oder terminal (Detrusorkontraktion mit kompletter Harnblasenentleerung) sein. Wenn die Detrusorüberaktivität einer neurologischen Erkrankung zugeordnet werden kann, spricht man von einer neurogenen Detrusorüberaktivität (veraltet Detrusorhyperreflexie). Bei der idiopathischen Detrusorüberaktivität (veraltet Detrusorinstabilität) bleibt die Ursache unklar. Bei der Dokumentation von Detrusorkontraktionen ist das auslösende Moment (Husten, Eiswasser oder spontan), die Höhe der Detrusorkontraktionen und das Volumen der Harnblasenfüllung wichtig [Abb. 1.14].
Differentialdiagnose der Detrusorüberaktivität: Entzündungen, neurogene Harnblasenstörung, funktionelle Harnblasenstörung, Tumoren (CIS). Bei der urodynamischen Untersuchung von Gesunden lassen sich autonome Kontraktionen aber ebenfalls nachweisen.
Eiswassertest: Detrusorkontraktionen in Reaktion auf eine Eiswasserfüllung weisen auf eine supraspinale neurologische Läsion hin, da diese Kontraktionen normalerweise durch supraspinale Zentren gehemmt werden. Bei Kindern bis 4 Jahre ist diese Harnblasenreaktion jedoch normal Geirsson u.a., 1999.
Dehnbarkeit oder Compliance der Harnblase:
Die Dehnbarkeit der Harnblase wird aus dem Quotienten der Differenz der Volumenänderung und Differenz der Detrusordrücke nach Formel 1.12 errechnet. Die ICS empfiehlt als ersten Messpunkt den Start der Füllungsphase und als zweiten Messpunkt das Erreichen der funktionellen Harnblasenkapazität vor der ersten Detrusorkontraktion oder vor dem ersten Urinverlust:
| (1.12) |
Normalwert der Compliance: >20 ml/cm H2O, dies entspricht einem stabil niedrigen intravesikalen Druck (p<15 cm H2O) bis zur Harnblasenkapazität. Der intravesikale Druck am Ende der Füllungsphase sollte deutlich unter 40 cm H2O liegen, darüber liegende Drücke gefährden den oberen Harntrakt. Eine schnelle Harnblasenfüllung kann eine falsch-niedrige Compliance vortäuschen, bei niedriger Compliance ist eine Wiederholung mit langsamer Füllung notwendig.
Abdominal Leak point pressure (ALPP):
Der abdominelle Druck, beim welchem Urin ohne eine Detrusoraktivität über die Harnröhre entweicht, ist ein wichtiger Parameter für die Sphinkterkraft und nur bei Patienten mit einer Belastungsinkontinenz nachweisbar. Am besten wird im Stehen bei halb bis submaximal gefüllter Harnblase untersucht, je nach Schweregrad der Inkontinenz. Der Patient wird aufgefordert, ein langsames Valsalva-Manöver durchzuführen. Der minimale intravesikale Druck bei Urinabgang wird dokumentiert. Der ALPP korreliert gut mit der Intensität der Belastungsinkontinenz. Ein ALPP unter 60cm H2O geht meist mit einer schweren Belastungsinkontinenz einher. Der Messkatheter kann eine geringgradige Harninkontinenz "abdichten". Bei fehlenden Urinabgang und klinischen Hinweisen für eine Belastungsinkontinenz kann die Untersuchung ohne Messkatheter durchgeführt werden, der abdominelle Druck wird über die rektale Drucksonde registriert.
Druckflussanalyse:
Bei der Druckflussanalyse werden die Detrusordrücke während der Miktion gemeinsam mit der Harnstrahlmessung und einem Beckenboden-EMG dargestellt. Folgende Parameter werden erfasst:
- Detrusoröffnungsdruck: Detrusordruck zu Beginn des Harnstrahls
- Detrusordruck bei maximalen Urinfluss
- Detrusordruck am Ende des Harnstrahls
- Parameter des Harnstrahls (siehe Harnstrahlmessung): maximale Flussrate, Zeit bis max. Flussrate, Miktionsdauer (Flusszeit).
- Miktionsvolumen
Die Detrusordrücke während der Miktion sind abhängig von der Kraft des Detrusors und dem subvesikalen Widerstand. Beide Parameter können in der Urodynamik nicht direkt gemessen werden. Die Zusammenhänge zwischen Detrusordruck, urethraler Widerstand und Flussrate sind komplex, da viele weitere Faktoren die Harnblasenentleerung beeinflussen: urethrale Dehnbarkeit, maximale Detrusorkraft, Geschlechtsunterschiede, Harnblasenfüllung und Beckenbodenaktivität. Die Detrusordrücke liegen normalerweise <60 cm H20 (Männer) und <30 cm H2O (Frauen) zum Zeitpunkt des maximalen Harnflusses. Die gleichzeitige Analyse der Detrusordrücke und Flussrate erlaubt genauere Rückschlüsse auf den urethralen Widerstand (subvesikale Obstruktion), siehe folgende Abschnitte.
 |
 |
Subvesikale Obstruktion bei Männern:
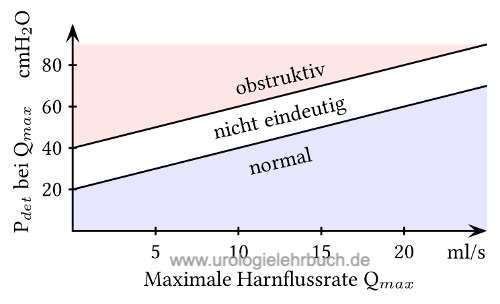
Eine Methode der Bestimmung einer subvesikalen Obstruktion ist die Berechnung des BOOI (bladder outlet obstruction index) nach der International Continence Society (ICS) (Formel 1.16):
| BOOI = Pdet bei Qmax – 2 × Qmax | (1.16) |
Ein BOOI über 40 ist eindeutig als obstruktiv zu bezeichnen, zwischen 20 und 40 ist er nicht eindeutig, ein BOOI unter 20 ist nicht mit einer subvesikalen Obstruktion einhergehend (Griffiths u.a., 1997). Der BOOI kann auch graphisch dargestellt werden [Abb. ICS Nomogramm].
 |
Aus dem Verhältnis zwischen Detrusordruck bei maximaler Harnflussrate kann auch eine Aussage über die Kontraktionskraft des Detrusormuskels getroffen werden (bladder contractibility index, BCI), siehe Formel 1.17:
| BCI = Pdet bei Qmax + 5×Qmax | (1.17) |
Eine starke Harnblasenkontraktibilität (BCI) besteht bei Werten über 150, zwischen 100--150 wird die Kontraktionskraft als normal eingeschätzt und bei Werten unter 100 als schwach (Abrams, 1999). Der BCI kann auch graphisch dargestellt werden [Abb. Nomogramm Harnblasenkontraktibilität].
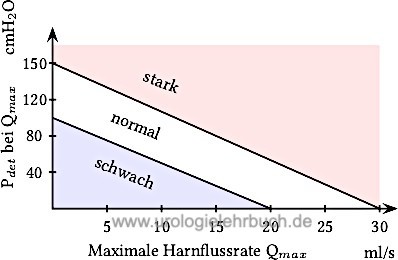 |
Subvesikale Obstruktion bei Frauen:
Es existieren keine allgemein anerkannten Definitionen für eine subvesikale Obstruktion bei Frauen, diese ist auch sehr selten. Ein deutlicher Hinweis für eine Obstruktion sind Detrusordrücke >20–30 cm H2O zum Zeitpunkt des maximalen Harnflusses, welcher unter 11–15 ml/s beträgt (Lemack u.a., 2000).
Detrusorschwäche:
In der Zystometrie zeigt sich eine Detrusorschwäche (hypokontraktiler oder akontraktiler Detrusor) durch einen fehlenden Anstieg des Detrusordrucks während der Miktion, der Entleerungsdruck wird mit Hilfe der Bauchpresse aufgebaut. Oft ist eine Miktion unter Untersuchungsbedingungen nicht möglich. Eine Detrusorschwäche kann auch durch den isovolumetrischen Druck ermittelt werden. Während der Miktion wird der Harnstrahl unterbrochen (willkürlich), der Anstieg des Harnblasendrucks wird erfasst. Der normale isovolumetrische Druck beträgt ungefähr 50–100 cm H20. Je geringer der isovolumetrische Druck der Harnblase ist, desto höher ist z. B. die Wahrscheinlichkeit eines Harnverhaltes nach Inkontinenz-OP.
Differentialdiagnose der schwachen Detrusorkontraktion: sensible oder distale motorische Harnblasenlähmung, bewusste Inhibition der Miktion, Überdehnung der Harnblase, Harnblasendivertikel.
Eine Unterscheidung zwischen myogener oder neurogener Detrusorschwäche gelingt durch einen pharmakologischen Test: nach submaximaler Füllung der Harnblase wird entweder 0,25 mg Carbachol s. c. oder Bethanechol 0.035 mg/kg s. c. injiziert. Ein Anstieg des Harnblasendrucks >20 cm H2O spricht für eine Denervation.
Detrusor leak point pressure (DLPP):
bei der Zystometrie wird bestimmt, ab welchem Detrusordruck Urin über die Harnröhre entweicht. Diese Bestimmung ist bei neurogener Harnblasenstörung wichtig in der Beurteilung der Gefährdung des oberen Harntrakts. Ab einem DLPP über 40 cm H2O ist eine Gefährdung des oberen Harntrakts gegeben. Ein hoher DLPP entsteht meist bei fehlender Sphinktererschlaffung unter Detrusorkontraktion.
Urodynamik nach ,,Augenschein``
Mit der nachfolgenden Technik kann per Schnellverfahren die Harnblasenkapazität und die Sensibilität eingeschätzt werden, weiterhin können autonome Harnblasenkontraktionen ausgeschlossen werden.
Die Untersuchung findet in Steinschnittlage statt. Einlage eines durchsichtigen Harnblasenkatheters nach Miktion und Bestimmung der Restharnmenge. Danach wird eine Harnblasenspritze ohne Stempel konnektiert, und der Katheter über das Harnblasenniveau gehoben. Nun kann über die Harnblasenspritze als Trichter die Harnblase langsam gefüllt werden.
Zuverlässig kann die Sensibilität ermittelt werden, weiterhin kann der Druck in der Harnblase über die Wassersäule abgeschätzt werden. Bei Anstieg des Harnblasendrucks über 10 cm H2O wird die Füllung verlangsamt, bei Anhalt für intravesikale Druckspitzen muss per Befragung und Inspektion die Bauchpresse ausgeschlossen werden. Nach Bestimmung der Harnblasenkapazität wird der Katheter entfernt und die Miktion durch Inspektion evaluiert. Bei der Verwendung von Kontrastmittel kann zeitgleich ein Miktionszystogramm durchgeführt werden.
| Urodynamik | Suchen | Urodynamik |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Urodynamik
Abrams, P.; Cardozo, L.; Fall, M.; Griffiths, D.; Rosier, P.; Ulmsten, U.; van Kerrebroeck, P.; Victor, A.; Wein, A. & of the International Continence Society, S. S. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society.Neurourol Urodyn, 2002, 21, 167–178.
Abrams u.a. 1987 ABRAMS, P. ; FENELEY, R. ; TORRENS, M.: Urodynamik für Klinik und Praxis.
Berlin Heidelberg New York : Springer, 1987
Abrams, P. Bladder outlet obstruction index, bladder contractility index and bladder voiding efficiency: three simple indices to define bladder voiding function.
BJU international, 1999, 84, 14-15.
Geirsson u.a. 1999 GEIRSSON, G. ; LINDSTROM,
S. ; FALL, M.:
The bladder cooling reflex and the use of cooling as stimulus to the
lower urinary tract.
In: J Urol
162 (1999), Nr. 6, S. 1890–6
Griffiths, D.; Höfner, K.; van Mastrigt, R.;
Rollema, H. J.; Spångberg, A. & Gleason, D.
Standardization of
terminology of lower urinary tract function: pressure-flow studies of
voiding, urethral resistance, and urethral obstruction. International
Continence Society Subcommittee on Standardization of Terminology of
Pressure-Flow Studies.
Neurourology and urodynamics, 1997,
16, 1-18.
Lemack, G. E. & Zimmern, P. E.
Pressure
flow analysis may aid in identifying women with outflow obstruction.
The
Journal of urology, 2000, 163, 1823-1828.