Sie sind hier: Startseite > Penis > nichtgonorrhoische Urethritis
Nichtgonorrhoische Urethritis (NGU): Diagnose und Therapie
Definition der nichtgonorrhoischen Urethritis
Die nichtgonorrhoische Urethritis (NGU) ist eine mukoide (wässrig-klarer Ausfluss) oder mukopurulente (weißlich-undurchsichtiger Ausfluss) Urethritis, welche nicht durch Gonokokken verursacht wurde (S3-Leitlinie Urethritis).
Epidemiologie der nichtgonorrhoischen Urethritis
Die Inzidenz der Urethritis liegt in Industrienationen zwischen 200–600/100000. Die NGU ist inzwischen deutlich häufiger als die Gonorrhoe. Risikopopulationen sind junge sexuell-aktive Menschen (2–3% Prävalenz für Urethritiserreger), darunter vor allem Männer, welche Sex mit Männer haben (bis zu 8% Prävalenz für Urethritiserreger), die Mehrheit ist beschwerdefrei.
Ursachen der nichtgonorrhoischen Urethritis
Chlamydia trachomatis:
Der häufigste Erreger einer NGU (26%). Gramnegative obligat intrazelluläre Erreger, Einteilung nach Serotypen, die Urethritis wird von den Typen D–K ausgelöst.
Morphologie:
Extrazelluläre Form wird als Elementarkörperchen bezeichnet (Durchmesser 0.3 μm). Bei entsprechender intrazellulärer Vermehrung entstehen Einschlusskörperchen.
Mykoplasmen:
Mykoplasmen sind Bakterien ohne Zellwand um die Zellmembran, fakultativ anaerob, und wachsen als extrazelluläre Parasiten auf Epithelien. Als eindeutig pathologisch gilt der Nachweis von Mykoplasma genitalium (17% der NGU). Andere Mykoplasmen wie Mykoplasma hominis, Ureaplasma urealyticum oder parvum können auch bei Patienten ohne Beschwerden nachgewiesen werden.
Morphologie:
Fehlende Zellwand, mikroskopisch mit der Giemsa-Färbung darstellbar, zwischen 0,1–0,6 μm groß.
Bakterien:
Enterokokken, E. coli, Haemophilus, Streptokokken, Staphylococcus aureus, Gardnerella vaginalis.
Trichomonas vaginalis:
1–2% Ursache einer Urethritis. Mehrfach begeißelte Einzeller, einfach mikroskopisch im vaginalen Sekret oder Urinsediment sichtbar.
Weitere Ursachen:
Unklare Ätiologie in 20–30%, selten virale Urethritis mit Adenovirus oder HSV, mechanische Ursachen (iatrogen, Selbstmanipulation).
Klinik der nichtgonorrhoischen Urethritis
Urethritis:
Inkubationszeit 1–5 Wochen. Typisch für die NGU ist der mukoide (wässrige) oder mukopurulente (weißlich-undurchsichtiger) Ausfluss aus der Harnröhre, Dysurie, Brennen in der Urethra und Balanitis. Bei Frauen sind vaginaler Ausfluss, Dysurie und Unterbauchschmerzen als Zeichen der Adnexitis typisch. Das Ausmaß der Symptome ist sehr variabel, Frauen sowie Männer können beschwerdefrei bleiben.
Komplikationen:
Aufsteigende Infektionen. Beim Mann droht eine Epididymitis. Bei der Frau droht (bei Chlamydieninfektion) in 20 % eine Adnexitis (PID). Die Folgen einer PID sind Sterilität durch einen Tubenverschluss (12 % nach 1 PID, 35 % nach 2 PID), weiterhin entsteht ein erhöhtes Risiko für ektope Schwangerschaften. Bei Neugeborenen droht bei Infektion der Mutter mit Chlamydia trachomatis in 15 % eine Chlamydien-Pneumonie oder in 50 % eine Chlamydien-Konjunktivitis.
Reiter-Syndrom:
HLA-B-27 assoziierte, reaktive Systemreaktion mit Mono/Oligoarthritis, Konjunktivitis, Balanitis [Abb. Balanitis circinata], Fieber und Exanthemen mit übermäßiger Verhornung an Handflächen und Fußsohlen (Keratoderma blennorrhagicum [Abb. 2.11]). Die Symptome entstehen nach unspezifischer Urethritis oder Gastroenteritis. Durch eine Mischinfektion ist das Reiter-Syndrom auch bei der Gonorrhoe möglich.
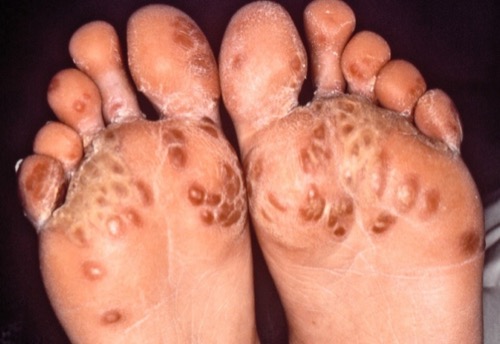 |
Fitz-Hugh-Curtis-Syndrom:
Peritoneale Infektion bei Frauen mit aufsteigender Adnexitis, meist rechtsseitiger Oberbauchschmerz durch Infektion der Leberkapsel.
Diagnose der Urethritis
Indikationen für mikrobiologische Diagnostik beim Mann:
Jeder Ausfluss aus Harnröhre, bei Nachweis einer anderen Geschlechtserkrankung, Sexualpartner mit Geschlechtserkrankung, akute Epididymitis bei Männern <40 Jahren.
Indikationen für mikrobiologische Diagnostik bei der Frau:
Vaginaler Ausfluss bei Risikofaktoren für Geschlechtserkrankung (Anamnese, Alter), bei Nachweis einer anderen Geschlechtserkrankung, Sexualpartner mit Geschlechtserkrankung, akute Adnexitis.
Erregernachweis:
Der Urethralabstrich wird idealerweise nach einer längeren Miktionspause durchgeführt. Cervixabstrich, Rektalabstrich, Pharynxabstrich; je nach Anamnese und Klinik.
NAAT:
Mit Hilfe eines NAAT (Nucleic Acid Amplification Test) können mit hoher Sensitivität und Spezifität die häufigen relevanten Erreger diagnostiziert werden: Neisseria gonorrhoeae, Chlamydia trachomatis und Mykoplasma genitalium.
Mikroskopische Diagnose:
Die mikroskopische Diagnostik kann zuverlässiger als die klinische Symptomatik zwischen gonorrhoischer und nicht-gonorrhoischer Urethritis unterscheiden und ermöglicht eine korrekte empirische Antibiotikatherapie. Sie wird aufgrund des Aufwands und Verfügbarkeit einfacher Alternativen (NAAT) selten durchgeführt. Zwei Objektträger werden mit urethralem Sekret bestrichen und eine Gramfärbung (Gonokokken) und eine Giemsa-Färbung (Chlamydien) angefertigt. Mit 1000× Vergrößerung zeigen sich mehr als 4 Leukozyten pro Gesichtsfeld, in gut erhaltenden Epithelzellen können bei einer Chlamydieninfektion charakteristische intrazytoplasmatische Einschlusskörperchen nachgewiesen werden.
Partneruntersuchung:
Zur Vermeidung einer Ping-Pong-Reinfektion ist eine genaue Partneranamnese und Untersuchung aller Sexualpartner notwendig.
Urinuntersuchung:
Urinsediment und Urinkultur des Mittelstrahlurins erst nach den Urethralabstrichen, wenn klinische Hinweise für eine mögliche Harnwegsinfektion bestehen [Abb. Trichomonade im Urinsediment].
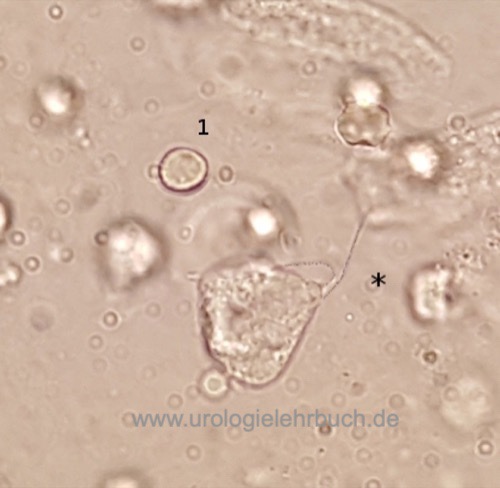 |
Serologie:
Test für weitere STD wie Syphilis, Hepatitis und HIV.
Erweiterte Diagnostik:
Bei Rezidiv oder chronischer Urethritis: Wiederholung der NAAT (Nucleic Acid Amplification Test) auf Gonorrhoe, o.g. Erreger, T. vaginalis und Ureaplasmen. Abstrich und Kultur für gramnegative und grampostive Bakterien und Pilze. Ausschluss von urologischen, neurologischen und orthopädischen Differentialdiagnosen.
Therapie der nichtgonorrhoischen Urethritis
Für die Wahl der empirischen Antibiotikatherapie soll eine klinische Klassifikation in nicht-gonorrhoische Urethritis (wässriger oder weißlicher Ausfluss) oder gonorrhoische Urethritis (purulenter gelblicher Ausfluss) durchgeführt werden. Bei Patienten ohne objektivierbare Symptomatik, geringen subjektiven Beschwerden, kürzlich erfolgte Antibiotikatherapie aufgrund gleicher Beschwerden und bei chronischer Urethritis soll das Resultat der Diagnostik abgewartet werden.
Empirische Standardtherapie:
Bei nichtgonorrhoischer Urethritis wird Doxycyclin 100 mg 1-0-1 p.o. über 7 Tage empfohlen.
Empirische Zweitlinientherapie:
Azithromycin 1500 mg über fünf Tage: 500 mg am Tag 1 und 250 mg Tag 2–5. Die S3-Leitlinie für Urethritis empfiehlt eine höhere Off-Label Dosierung von Azithromycin über vier Tage: 1.000 mg p.o. am ersten Tag, 500 mg p.o. für weitere drei Tage. Die längere Therapie wirkt zuverlässiger als die bisherige Standard-Einmaltherapie gegen M. genitalium.
Therapie einer Chlamydieninfektion:
Erste Wahl ist Doxycyclin 100~mg 1-0-1 p.o. über 7 Tage. Alternativen sind Azithromycin 1000 mg p.o. einmalig oder 1500 mg über fünf Tage (siehe oben). Levofloxacin 500 mg p.o. 1-0-0 oder Ofloxacin 300 mg p.o. 1-0-1 oder Erythromycin 500 mg p.o. 1-1-1-1 für 7 Tage.
Therapie einer NGO mit Mycoplasma genitalium:
Es besteht ein hohes Risiko für Resistenzen, idealerweise sollten Makrolid-Resistenz-Mutationen (MRM) bei der Diagnose mitgetestet werden. Ohne MRM: Azithromycin 1500 mg über fünf Tage: 500 mg am Tag 1 und 250 mg Tag 2–5. Die S3-Leitlinie Urethritis empfiehlt eine höhere Off-Label Dosierung von Azithromycin über vier Tage: 1.000 mg p.o. am ersten Tag, 500 mg p.o. für weitere drei Tage. Alternativ wird bei Nachweis von MRM Moxifloxacin 400 mg 1-0-0 für 7 Tage verordnet.
Therapie einer Trichomonadeninfektion:
Metronidazol 1500 mg bis 2000 mg p.o. als Einmalgabe bei Männern. Bei Frauen sollte über sieben Tage therapiert werden: 500 mg 1-0-1 p.o.
Nachsorge:
Sexuelle Karenz zwei Wochen über die antibiotische Therapie hinaus und bei Beschwerdepersistenz. Eine wiederholte Diagnostik sollte bei anhaltenden oder wiederkehrenden Beschwerden nach sechs Wochen durchgeführt werden. Die Europäische Leitlinie sieht keine Notwendigkeit eines Kontrollabstrichs für beschwerdefreie Patienten nach Chlamydieninfektion, dieser wird in der deutschen Leitlinie nach 6–12 Wochen angeraten. Nach einer Infektion mit Mycoplasma genitalium ist der Kontrollabstrich unstrittig.
Prävention:
Behandlung aller Neugeborenen mit Tetrazyklin-Augentropfen, Benutzung von Kondomen.
Doxycyclin-Postexpositionsprophylaxe (Doxy-PEP) gegen STI: die Einmalgabe von 200 mg Doxycyclin innerhalb von drei Tagen nach ungeschütztem GV reduziert das Risiko bei Hochrisikopatienten für eine Chlamydieninfektion (um 70–80%), Syphilis (um 70–80%) und Gonorrhoe (um 50%) (Luetkemeyer et al, NEJM 2023).
| Gonorrhoe | Suchen | Herpes genitalis |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Center for Disease Control and Prevention: “Sexually Transmitted Infections (STI) Treatment Guidelines,” 2021. [Online]. Available: https://www.cdc.gov/std/treatment-guidelines/STI-Guidelines-2021.pdf
(IUSTI 2025) European Guideline on the management of Chlamydia trachomatis infections: https://iusti.org/wp-content/uploads/2025/03/white-et-al-2025-2025-european-guideline-on-the-management-of-chlamydia-trachomatis-infections.pdf
Luetkemeyer AF, Donnell D, Dombrowski JC, Cohen S, Grabow C, Brown CE, Malinski C, Perkins R, Nasser M, Lopez C, Vittinghoff E, Buchbinder SP, Scott H, Charlebois ED, Havlir DV, Soge OO, Celum C; DoxyPEP Study Team. Postexposure Doxycycline to Prevent Bacterial Sexually Transmitted Infections. N Engl J Med. 2023 Apr 6;388(14):1296-1306. doi: 10.1056/NEJMoa2211934.
RKI Ratgeber zu Chlamydien Infektionen: https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Chlamydiosen_Teil1.html
DDG, DSTIG, DGU, and RKI, “S3-Leitlinie: Management der Urethritis bei männlichen Jugendlichen und Erwachsenen.” [Online]. Available: https://register.awmf.org/assets/guidelines/013-099l_S3_Management-Urethritis-maennliche-Jugendliche-Erwachsene_2025-02.pdf
 English Version: Diagnosis and treatment of non-gonoccocal urethritis
English Version: Diagnosis and treatment of non-gonoccocal urethritis
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.