Sie sind hier: Startseite > Nieren > Urogenitaltuberkulose > Therapie
Tuberkulose des Harntrakts: Diagnose und Therapie
- Urogenitaltuberkulose: Häufigkeit, Ursachen und Pathologie
- Urogenitaltuberkulose: Diagnose und Therapie
Diagnostik der Tuberkulose des Harntrakts
Tuberkulin-Hauttest:
Die intradermale Injektion von Proteinen der Tuberkulose-Bakterien führt zu einer Gewebsreaktion innerhalb von 72 h. Je nach Immunstatus und aktiviertem Immunsystem durch eine aktive Infektion entsteht eine mehr oder weniger große Papel mit Erythem. Der Tuberkulin-Hauttest weist eine immunologische Sensibilisierung gegen Mykobakterien nach, kann aber eine aktive Urogenitaltuberkulose weder beweisen noch sicher ausschließen. Er ist nach einer BCG-Impfung nur eingeschränkt verwertbar.
Bei kompetentem Immunstatus und ohne Risikofaktoren für eine Infektion ist eine Induration von über 15 mm verdächtig für eine Infektion. Bei Immunschwäche oder vorliegenden Risikofaktoren für eine Infektion sind schon kleinere Durchmesser (5–10 mm) verdächtig.
γ-Interferon-Test:
Antigene von Mycobacterium tuberculosis stimulieren in vitro körpereigene Gedächtniszellen. Wenn die Gedächtniszellen schon Kontakt zu Tbc-Bakterien hatten, produzieren sie vermehrt Interferon-γ, welches mittels ELISA nachgewiesen wird. Der γ-Interferon-Test ist insbesondere bei Patienten mit Z.n. BCG-Impfung geeignet.
Urinsediment und Urinkultur:
Im Urinsediment zeigt sich eine Leukozyturie, nach speziellen Färbungen können manchmal Mykobakterien im Sediment nachgewiesen werden. Die Urinkultur ist i.d.R. steril, ein Bakteriennachweis schließt eine Tuberkulose jedoch nicht aus.
Urinkultur auf Tbc:
An drei aufeinander folgenden Tagen wird jeweils der Morgenurin zur Kultur auf Spezialmedien eingesendet. Der Nachweis mit Resistenztestung dauert mindestens vier Wochen, eine positve Urinkultur hat eine hohe Spezifität. Ein negative Urinkultur schließt die Erkrankung wegen begrenzter Sensitivität nicht aus.
Molekularbiologische Schnelltests mit Urin:
Mit der PCR oder NAAT Technik gelingt ein schneller Nachweis, eine Resistenzbestimmung gegen Rifampicin ist ebenfalls möglich (Xpert MTB/RIF Ultra). Positive Testergebnisse (hohe Spezifität) sind innerhalb von Stunden verfügbar, ein negativer Test schließt eine Tbc wegen begrenzter Sensitivität jedoch nicht aus.
Pulmonale Diagnostik:
Eine begleitende pulmonale Tuberkulose sollte aktiv gesucht werden, auch wenn respiratorische Symptome fehlen: Anamnese, Rö-Thorax und Sputumdiagnostik mit Mikroskopie, NAAT und Kultur.
Sonographie:
In der Sonographie der Nieren Nachweis von renalen Verkalkungen, Kelchektasien, Harnstau, Nierenabszessen, Schrumpfnieren. Bei Befall des Nebenhodens zeigt sich eine gemischt echogene Nebenhodenvergrößerung, ein Befall des Hodens ist meist als echoarme Raumforderung abgrenzbar. Ein unauffälliger Befund in der Sonographie schließt eine frühe Urogenitaltuberkulose nicht aus.
Computertomographie:
Wichtigste Bildgebung bei nachgewiesener oder vermuteter Urogenitaltuberkulose. Typisch für die Urogenitaltuberkulose sind hypoperfundierte Nierenparenchymareale, Verkalkungen in den Urogenitalorganen, Kelchdeformitäten, Kelchkavernen, Harnstau, Parenchymnarben, Ureterstrikturen und Harnblasenwandverdickung [Abb. CT-Abdomen bei Urogenitaltuberkulose].
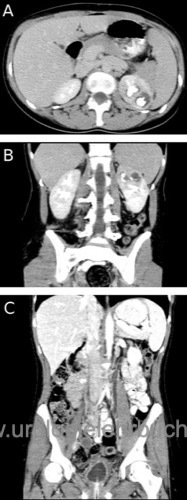 |
Urogramm:
Das klassische Ausscheidungsurogramm hat heute gegenüber CT-Urographie deutlich an Bedeutung verloren, kann aber charakteristische Kelchdeformitäten, Kelchkavernen, Kelchhalsstenosen, fehlende Kelchdarstellung oder Ureterstrikturen zeigen [Abb. Nierentomographie].
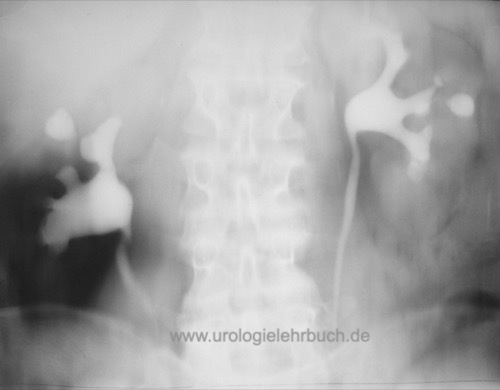 |
Retrograde Pyelographie:
Die retrograde Pyelographie dient zur Abklärung einer Harnleiterstriktur, bei Niereninsuffizienz und bei geplanter innerer Harnleiterschienung [Abb. tuberkulöse Schrumpfblase mit Ureterstrikturen].
Nierenfunktionsszintigramm:
Zur Bestimmung der Nierenfunktion bei fortgeschrittener Erkrankung.
Zystoskopie und URS:
Bei unklaren Befunden, Hämaturie, Verdacht auf Tumor oder vor geplanter Rekonstruktion, ggf. mit Biopsie.
Meldepflicht:
Der Erregernachweis von Mykobakterien ist namentlich meldepflichtig.
Therapie der Tuberkulose des Harntrakts
Standardtherapie der Tuberkulose:
Die initiale Standardkombination für die Therapie einer Tuberkulose ist Isoniazid + Rifampicin + Pyrazinamid + Ethambutol für 2 Monate. Die Resistenzlage aus den Kulturergebnissen bestimmt dann die weitere Therapie, z.B. Isoniazid und Rifampicin für mindestens vier Monate, ggf. mit einer anderen Kombination je nach Ergebnis. Die Behandlungsdauer bei unkomplizierter pulmonaler oder urogenitaler Manifestation beträgt 6 Monate. Vor Beendigung der Therapie sollte ein klinisch eindeutiger Behandlungserfolg nachweisbar sein (negative Urinkulturen, Remission in der Bildgebung). Pharmakologie, Nebenwirkungen und Dosierungen der Tuberkulostatika siehe Kapitel Medikamente-Tuberkulostatika. Siehe auch https://www.dzk-tuberkulose.de/dosierungsrechner/?edition=adults für den Dosierungsrechner der DZK.
Überwachung während der tuberkulostatischen Therapie:
Vor Therapiebeginn und bei guter Verträglichkeit nach 1, 2, 4, 8, 12, 16, 20 und 24 Wochen sollte ein komplettes Labor inklusive Blutbild, Leber- und Nierenfunktionsparametern sowie Harnsäure abgenommen werden. Die Therapie mit Ethambutol muss augenärztlich überwacht werden. Die Therapie mit Streptomycin birgt die Gefahr irreversibler Hörstörungen und Tinnitus, HNO-ärztliche Kontrollen sind notwendig. Zur Prävention neurologischer Nebenwirkungen wird Pyridoxin (Vitamin-B-Komplex) verordnet.
Resistenzen:
Die Rifampicin-Resistenz kann schnell mit der NAAT diagnostiziert werden, ansonsten wird die Therapie nach Erhalt der Austestung entsprechend geändert. Die Therapiedauer ist abhängig vom Behandlungserfolg und von der Verfügbarkeit neuerer Therapieoptionen (BPaLM-Schema: Bedaquilin + Pretomanid + Linezolid + Moxifloxacin über sechs Monate). Bei Resistenzen sollte die Therapie mit einem erfahrenen Tuberkulosezentrum abgestimmt werden.
Isolierung:
Kooperative Patienten mit ausschließlicher urogenitaler Manifestation müssen nicht isoliert werden; es wird jedoch eine eigene Nasszelle/Toilette empfohlen, bis die Erregerausscheidung über den Urin nicht mehr nachweisbar ist. Schutzmaßnahmen wie Kittel, Mundschutz und Handschuhe sind bei der Manipulation mit erregerhaltigen Sekreten notwendig. Bei Patienten mit infektiöser Lungentuberkulose sind eine Isolierung im Einzelzimmer sowie Kittel, Mundschutz und Handschuhe für Pflegepersonal und Besucher notwendig, bis keine Erreger mehr im Sputum nachweisbar sind.
Nachsorge:
Nach Abschluss wird in dreimonatlichen Abständen über ein Jahr eine Urinkultur auf Tuberkulose zur Therapiekontrolle veranlasst.
Nierenabszess:
Perkutane Drainage oder Nephrektomie, je nach Ausmaß oder Nierenfunktion.
Harnstauungsniere:
Bei Harnstau ist eine frühe Harnableitung mittels DJ-Ureterschienung oder perkutaner Nephrostomie wichtig, um Nierenfunktion zu erhalten.
Operationen:
Vor chirurgischen Interventionen ist eine tuberkulostatische Vorbehandlung über sechs Wochen anzustreben.
Nephrektomie:
Bei funktionsloser Niere ist die Nephrektomie indiziert.
Ureterstrikturen:
Zunächst 6-monatige medikamentöse Therapie unter Harnleiterschienung. Bei persistierender Harnstauungsniere mit guter Nierenfunktion ist die chirurgische Sanierung je nach Lokalisation und Ausmaß notwendig: endoskopische Harnleiterschlitzung, Nierenbeckenplastik nach Anderson-Heynes, End-zu-End-Anastomose, Harnleiterreimplantation oder Ileum-Harnleiterersatz.
Epididymektomie:
Bei therapierefraktärer Nebenhodenentzündung.
Harnblasenaugmentation:
Bei narbiger Schrumpfblase mit sehr kleiner Kapazität und relevanter Symptomatik ist eine Blasenaugmentation indiziert. Eine Zystektomie kann bei extremer Schrumpfblase und komplexer Beteiligung von Trigonum und distalen Ureteren erwogen werden.
| Urogenital-Tuberkulose 1/2 | Suchen | Malakoplakie |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur
Deutsche Leitlinie: https://register.awmf.org/assets/guidelines/020-019l_S2k_Tuberkulose-im-Erwachsenenalter_2023-09.pdf
G. Bonkat, R. Bartoletti, F. Bruyère, S. E. Geerlings, F. Wagenlehner, and B. Wullt, “EAU Guideline: Urological Infections.” [Online]. Available: https://uroweb.org/guidelines/urological-infections/
Figueiredo AA, Truzzi JC, Barreto AA, Siqueira EC, Lucon M, Broglio M, Anzolch KMJ, Cunha APL, Mestrinho BV, Koifman L, de Bessa J Júnior, Favorito LA. Urogenital Tuberculosis: A Narrative Review and recommendations for diagnosis and treatment. Int Braz J Urol. 2025 Mar-Apr;51(2):e20240590. doi: 10.1590/S1677-5538.IBJU.2024.0590.
R. Koch-Institut, “Tuberkulose.” [Online]. Available: https://www.rki.de/tuberkulose
 English Version: urogenital tuberculosis.
English Version: urogenital tuberculosis.
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.