Sie sind hier: Startseite > Nieren > Nierenzellkarzinom > Immuntherapie
Behandlung des Nierenzellkarzinoms mit Metastasen
- Nierenzellkarzinom: Ursachen und Pathologie
- Nierenzellkarzinom: Klinik und Diagnose
- Nierenzellkarzinom: operative Therapie
- Nierenzellkarzinom: Therapie des metastasierten Nierenzellkarzinoms
Prognose des metastasierten Nierenzellkarzinoms (Motzer-Kriterien)
Im Rahmen von randomisierten Studien wurden Kriterien für die Prognose des metastasierten Nierenzellkarzinoms erarbeitet. Historisch wurde häufig der Score von Motzer aus dem MSKCC verwendet (Motzer u.a., 2002), dieser basiert auf Studien der Zytokin-Ära, siehe Tab. Motzer-Kriterien. Der IMDC-Score ist heute für die Therapieplanung gebräuchlicher und beinhaltet Patientendaten aus Studien mit VEGF-gerichteten Therapien (Heng u.a., 2013), siehe Tab.IMDC-Score für die Kriterien und die Überlebenszeit der Risikogruppen.
| Risikofaktor | Grenzwert |
| niedriger Karnofsky-Index | < 80 % |
| hohe LDH | > 1,5fache der Norm |
| niedriges Hb | < unterer Normwert |
| hohes korrigiertes Kalzium | > 10 mg/dl oder 2,4 mmol/l |
| Zeit von Diagnose bis systemische Therapie | < 1 Jahr |
| Risikofaktor | Grenzwert |
| niedriger Karnofsky-Index | < 80 % |
| erhöhte neutrophile Granulozyten | > oberer Normwert |
| erhöhte Thrombozyten | > oberer Normwert |
| Niedriges Hb | < unterer Normwert |
| hohes korrigiertes Kalzium | >10 mg/dl oder 2,4 mmol/l |
| Zeit von Diagnose bis systemische Therapie | < 1 Jahr |
Operative Therapie von Primärtumor und Metastasen:
Wenn eine komplette Resektion aller Metastasen und des Primärtumors möglich ist, kann eine operative Therapie ohne neoadjuvante systemische Therapie sinnvoll sein. Je nach Lokalisation der Metastasen (Lunge, Leber, Knochen) sind entsprechende chirurgische Disziplinen zu konsultieren. Trotz vollständiger Resektion aller sichtbarer Läsionen besteht ein hohes Rezidivrisiko, die operative Therapie kann jedoch die Notwendigkeit der medikamentösen Therapie verzögern und bessert wahrscheinlich auch die Prognose der Patienten. Weitere Vorteile der chirurgischen Therapie der Metastasen sind die Palliation von lokalen Beschwerden.
Die Prognose nach Entfernung einer solitären Metastase ist bei Patienten ungünstiger, bei denen die Metastase schon bei Erstdiagnose bestand. Wenn die Metastase erst in der Tumornachsorge entdeckt wird, ist die Zeit von der Erstdiagnose bis zur Metastasenentstehung prognostisch entscheidend.
Zytoreduktive Tumornephrektomie
Die zytoreduktive Tumornephrektomie bezeichnet die Entfernung des Primärtumors bei synchron metastasiertem Nierenzellkarzinom. Die zytoreduktive Tumornephrektomie ist palliativ, eine systemische Therapie bleibt notwendig. In der Zytokin-Ära zeigte die Tumornephrektomie vor Interferon-basierter Immuntherapie bei selektionierten Patienten einen Überlebensvorteil (Mickisch u.a., 2001a). Diese Daten sind nicht direkt auf die heutige Therapie mit Immuncheckpoint-Inhibitor-Kombinationen übertragbar.
Für die zytoreduktive Tumornephrektomie vor Therapie mit Inhibitoren der Signaltransduktion wurden zwei randomisierte Studien durchgeführt (CARMENA und SURTIME). Beide Studien konnten keine Vorteile für die zytoreduktive Nephrektomie vor Sunitinib nachweisen (Mejean u.a., 2018) (Bex u.a., 2019), es wurden allerdings nur Patienten mit mittlerem oder hohem Risiko eingeschlossen.
In der Ära der Immuncheckpoint-Inhibitor-Kombinationen ist der Stellenwert der zytoreduktiven Tumornephrektomie nicht abschließend durch randomisierte Studien geklärt. Bei Patienten mit hohem Risiko, schlechtem Performance"=Status, hoher Metastasenlast oder rascher Tumorprogression sollte primär eine systemische Therapie erfolgen. Bei gutem Ansprechen oder stabiler Erkrankung unter Systemtherapie kann eine verzögerte zytoreduktive Tumornephrektomie erneut geprüft werden. Eine sofortige zytoreduktive Nephrektomie ist nur eine Option bei bei gutem Allgemeinzustand, geringer Metastasenlast und großem oder symptomatischem Primärtumor.
Immuncheckpoint Inhibitoren zur Therapie des metastasierten Nierenzellkarzinoms
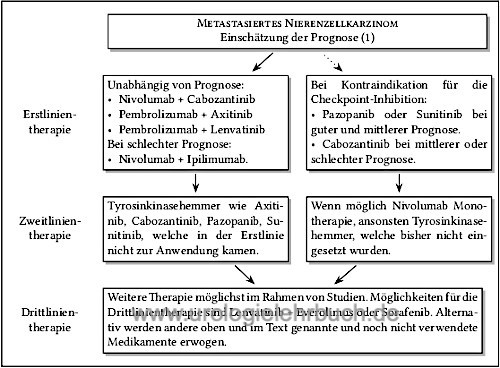 |
Die Aktivierung von Immun-Checkpoint-Rezeptoren führt zur Hemmung und Schwächung der zellulären Immunreaktion. Sie haben ihre physiologische Funktion in der Vermeidung überschießender Immunreaktionen und Autoimmunität. Verschiedene Rezeptoren wurden identifiziert: PD-1-Rezeptor (PD für programmed cell death) oder CTLA-4 (CTLA für cytotoxic T lymphocyte antigen) auf T-Lymphozyten mit entsprechende Liganden wie PD-L1. Tumoren nutzen o.g. Wege um eine Immuntoleranz zu induzieren. Siehe Pharmakologie und Nebenwirkungen der Checkpoint-Inhibitoren (CPI).
Im mehreren Studien konnte die Überlegenheit kombinierter Erstlinientherapien gegenüber Sunitinib nachgewiesen werden. Etablierte Optionen sind Pembrolizumab/Axitinib, Pembrolizumab/Lenvatinib und Nivolumab/Cabozantinib über alle IMDC-Risikogruppen sowie Nivolumab/Ipilimumab vor allem bei intermediärem oder ungünstigem Risiko. Die Therapie führt bis zu 10% zu einer kompletten Remission und häufig zu einem deutlichen Ansprechen, teilweise tritt der Therapieeffekt verzögert ein. Die Nebenwirkungen sind erheblich und unterscheiden sich zwischen ICI/ICI- und ICI/TKI-Kombinationen. Nur bei eindeutigem Progress oder nicht tolerierbaren Nebenwirkungen folgt ein Wechsel zur nächsten Therapieoption [Abb. sequentielle Therapie des metastasierten Nierenzellkarzinoms].
Erstlinientherapie Nivolumab kombiniert mit Ipilimumab:
Nivolumab kombiniert mit Ipilimumab zeigte in der CheckMate-214 Studie gegenüber Sunitinib bei Patienten mit mittlerer und schlechter Prognose Vorteile im progressionsfreien Überleben sowie im Gesamtüberleben (56 vs. 38 Monate nach 5 Jahren Nachbeobachtung). Die Kombination zeigt auch ein gutes Ansprechen bei sarkomatoidem Nierenzellkarzinom (Albiges u.a., 2020).
Erstlinientherapie Nivolumab kombiniert mit Cabozantinib:
In der CheckMate-9ER Studie zeigte die Kombination gegenüber Sunitinib ein verbessertes progressionsfreies Überleben (56% vs 27%), komplette Remission (14% vs 5%) und Gesamtüberleben (47 vs 37 Monate) über alle Risikogruppen hinweg (Choueiri u.a., 2021a) (Motzer u.a., 2025).
Erstlinientherapie Pembrolizumab kombiniert mit Axitinib:
Pembrolizumab kombiniert mit Axitinib verbesserte in einer Phase III Studie im Vergleich zu Sunitinib das progressionsfreie Überleben, die Ansprechrate (CR 6% vs. 2%, PR 53% vs. 34%) und das Gesamtüberleben (HR 0,59, 1JÜR 90% vs. 79%) (Rini u.a., 2019), dies war unabhängig von der IMDC-Risikoeinteilung oder der PD-L1-Expression.
Zweitlinientherapie mit Nivolumab:
Nivolumab verbesserte als Zweitlinientherapie das Gesamtüberleben gegen Everolimus (25 vs. 20 Monate) und zeigte dabei weniger Nebenwirkungen (Motzer u.a., 2015). Pharmakologie und Nebenwirkungen siehe Abschnitt Nivolumab.
Inhibition der Signaltransduktion zur Behandlung von Metastasen des Nierenzellkarzinoms
Die gezielte Therapie mit Hemmern der Signaltransduktion (targeted therapy") verdrängte die Immuntherapie mit Interferon oder Interleukin und hatte sich vor der Etablierung der Immuncheckpoint-Inhibition als neuer Standard etabliert. Tyrosinkinasehemmer werden aktuell in Kombination mit Hemmer der Immuncheckpoints verabreicht (siehe oben), oder als Monotherapie, wenn die CPI kontraindiziert sind. Die Inhibitoren der Signaltransduktion erzeugen eine stabile Erkrankung, eine komplette Remission ist sehr selten zu beobachten. Günstige Verlaufsparameter unter Therapie sind größenregrediente oder größenstabile Metastasen, welche im Vergleich zur Ausgangsuntersuchung hypoperfundiert sind.
Das Nebenwirkungsprofil der Substanzen ist günstiger als eine Immuntherapie oder die Kombinationsbehandlung mit Immuncheckpoint-Inhibitoren (siehe oben). Es wird eine sequentielle Therapie der "smart drugs" empfohlen, wobei jede Substanz so lange wie möglich eingesetzt werden soll. Nur bei eindeutigem Progress oder nicht tolerierbaren Nebenwirkungen (trotz Therapie und Dosisreduktion) folgt ein Wechsel zum nächsten Präparat [Abb. sequentielle Therapie des metastasierten Nierenzellkarzinoms].
Axitinib:
Axitinib ist ein potenter Inhibitor der VEGF-Rezeptor-Tyrosinkinase. Siehe Dosierung, Pharmakologie und Nebenwirkungen von Axitinib. Axitinib ist für folgende Indikationen zugelassen:
- Axitinib ist in Kombination mit Pembrolizumab oder Avelumab für die Erstlinientherapie des fortgeschrittenen Nierenzellkarzinoms zugelassen, siehe oben.
- Zweitlinientherapie: Axitinib ist eine Option, wenn es nicht bereits in der Erstlinie eingesetzt wurde.
Cabozantinib:
Cabozantinib ist ein oraler Inhibitor von Tyrosinkinasen wie MET, VEGF und AXL. Siehe Dosierung, Pharmakologie und Nebenwirkungen von Cabozantinib. Cabozantinib ist für folgende Indikationen zugelassen:
- Erstlinientherapie Nivolumab kombiniert mit Cabozantinib: siehe oben.
- Erstlinientherapie mit Cabozantinib Monotherapie: bei intermediärer und ungünstiger Prognose und Kontraindikationen für Checkpoint-Inhibitoren; in der CABOSUN-Studie war das PFS (9 vs. 5 Monate) gegenüber Sunitinib verlängert (Choueiri u.a., 2018).
- Zweitlinientherapie und Drittlinientherapie des metastasierten Nierenzellkarzinom, falls Cabozantinib noch nicht verwendet wurde: Im Vergleich zu Everolimus war das progressionsfreie Überleben und das Gesamtüberleben in der METEOR-Studie verlängert (Choueiri u.a., 2015).
Inhibition von mTOR:
Everolimus und Temsirolimus sind Inhibitoren von mTOR (mechanistic Target of Rapamycin), einem zentralen Regulator von Zellwachstum, Angiogenese, Energiehaushalt und Apoptose (Faivre u.a., 2006). Everolimus wurde als Monotherapie nach Progress unter VEGF"=gerichteter Therapie eingesetzt, hat als Monotherapie heute aber nur noch eine untergeordnete Bedeutung. Klinisch relevanter ist die Kombination Lenvatinib/Everolimus als Folgetherapie (siehe unten). Temsirolimus wurde in der Erstlinie bei Tumoren mit schlechter Prognose eingesetzt und hat aktuell nur noch eine geringe Bedeutung für die Drittlinientherapie.
Lenvatinib:
Lenvatinib ist ein Multikinasehemmer gegen die VEGF-Rezeptorkinasen, FGFR-Rezeptorkinasen, PDGF-Rezeptorkinasen sowie KIT. Lenvatinib ist für folgende Indikationen zugelassen:
- Erstlinientherapie Pembrolizumab kombiniert mit Lenvatinib: siehe oben.
- Zweitlinientherapie Lenvatinib kombiniert mit Everolimus: verlängert das progressionsfreie Überleben und das Gesamtüberleben (26 vs. 15 Monate) im Vergleich zur Everolimus-Monotherapie bei Patienten nach Versagen einer antiangiogenetischen Therapie (Motzer u.a., 2015a). Die Kombination ist auch nach Immuncheckpoint-Inhibitor-basierter Vortherapie eine relevante spätere Therapieoption.
Pazopanib:
Pazopanib ist ein oraler Multikinaseninhibitor (VEGF-Rezeptor, PDGF-Rezeptor und KIT), siehe Pharmakologie, Dosierung und Nebenwirkungen von Pazopanib. Pazopanib ist eine Option für die Erstlinientherapie bei Patienten mit guter oder intermediärer Prognose und Kontraindikationen für Checkpointinhibitoren. In späteren Therapielinien kann Pazopanib erwogen werden, wenn es zuvor nicht eingesetzt wurde.
Sorafenib:
Sorafenib ist ein oraler Multikinasehemmer, der in die intrazellulären Signaltransduktionskaskaden von Zellwachstum und der Angiogenese eingreift. Zu diesen Kinasen gehören die RAF Kinase, VEGF-Rezeptorkinasen, PDGF-Rezeptorkinase, KIT und FLT-3 (Escudier u.a., 2007a). Sorafenib ist eine Therapieoption nach Versagen der Erst- und Zweitlinientherapie. Siehe auch Pharmakologie, Dosierung und Nebenwirkungen von Sorafenib.
Sunitinib:
Sunitinib ist ein oraler Multikinasehemmer, insbesondere von Tyrosinkinasen, z. B. VEGF- und PDGF-Rezeptorkinasen. Sunitinib ist eine Option für die Erstlinientherapie bei Patienten mit guter Prognose und Kontraindikationen für Checkpointinhibitoren. Weiterhin wird Sunitinib für die Zweitlinientherapie nach Progress unter CPI eingesetzt. Siehe auch Pharmakologie, Dosierung und Nebenwirkungen von Sunitinib.
Tivozanib:
Tivozanib ist ein Tyrosinkinaseninhibitor der VEGF-Rezeptorkinase mit besserer Verträglichkeit im Vergleich zu Sorafenib. Tivozanib ist eine Option für die Erstlinientherapie bei Patienten mit guter Prognose und Kontraindikationen für Checkpointinhibitoren. Weiterhin wird Tivozanib für die Zweitlinientherapie nach Progress unter CPI eingesetzt. Die Studienlage ist im Vergleich zu Sunitinib oder Pazopanib aber schlechter.
Belzutifan:
Belzutifan ist ein gut verträglicher Inhibitor des Hypoxie-induzierbaren Faktor-2α (HIF-2α). Belzutifan ist zur Therapie von VHL-assoziierten Tumoren zugelassen (Jonasch u.a., 2021). Belzutifan ist auch für die Drittlinientherapie (nach CPI und TKI) zugelassen. In der LITESPARK"=005 Studie zeigte sich ein verbessertes Ansprechen im Vergleich zu Everolismus: progressionsfreies Überleben 34% vs. 18%, Unterschiede im Gesamtüberleben waren nicht signifikant \parencite{Choueiri}. Es laufen mehrere Phase-3-Studien, die Belzutifan in der Erstlinientherapie des metastasierten klarzelligen Nierenzellkarzinoms untersuchen.
Immuntherapie mit Interferon und Interleukin:
Die Gabe von Interferon-α mit Kombination von Interleukin-2 und 5-FU war eine Therapieoption des metastasierten Nierenzellkarzinoms. Seit der Verfügbarkeit von Inhibitoren der Signaltransduktion und der Immuncheckpoints werden Interferon und Interleukin nicht mehr angewendet.
Chemotherapie des metastasierten Nierenzellkarzinoms:
Folgende Chemotherapiekombinationen wurden mit moderater Aktivität getestet: Gemcitabine und 5-FU, Gemcitabine mit Immuntherapie. Kein Schema konnte sich in der klinischen Praxis durchsetzen.
Palliative Therapie des metastasierten Nierenzellkarzinoms:
Schmerzhafte Knochenmetastasen:
Optimierung der Schmerztherapie. Zusätzliche Therapieooptionen sind Bestrahlung, Bisphosphonate (Zoledronat), Denosumab und/oder chirurgische Stabilisierung.
Hyperkalziämie:
Bei Hyperkalziämie helfen höher dosierte Kortikoide, forcierte Diurese, NaCl-Infusion oder Bisphosphonate.
Tumorschmerzen, Tumorblutung:
palliative Tumornephrektomie oder Embolisation.Hirnmetastasen:
Gabe von Kortikosteroiden, je nach Ausmaß stereotaktische Strahlentherapie oder Ganzhirnbestrahlung.
Prognose des Nierenzellkarzinoms
Wachstum des Primärtumors:
Am Anfang Tumorwachstum mit durchschnittlich 3–5 mm/Jahr, kleinere Tumoren teilweise deutlich langsamer. Eine Metastasierung durch Tumoren unter 3 cm Durchmesser ist selten.
Lokales Tumorstadium:
Genauere Ergebnisse für die Überlebenswahrscheinlichkeit sind durch die Berücksichtigung von mehreren Risikofaktoren möglich, siehe Stage, Size, Grade, and Necrosis (SSIGN) Score [Tab. SSIGN Score 1 und SSIGN Score 2].
Grading:
Prognose des Nierenzellkarzinoms in Abhängigkeit des Gradings: G1 (89 % 5JÜR), G2 (65 % 5JÜR), G3 (46 % 5JÜR).
Prognose des Nierenzellkarzinoms mit Veneninvasion:
Knapp 40 % der Patienten mit Veneninvasion sind pN0 und M0. 26 % haben Lymphknotenmetastasen. 54 % haben Fernmetastasen.
Prognose des Nierenzellkarzinoms mit systemischen Metastasen:
Das metastasierte Nierenzellkarzinom ist eine prognostisch ungünstige, aber zunehmend besser behandelbare Erkrankung. Patienten mit Metastasen zum Zeitpunkt der Erstdiagnose haben eine schlechtere Prognose als Patienten mit später metachroner Metastasierung. Das Intervall von der Erstdiagnose bis zum Auftreten der Metastasen ist prognostisch entscheidend, da es über die Progressionsgeschwindigkeit der systemischen Erkrankung informiert. Pulmonale Metastasen haben im Vergleich zu Leber-, Knochen- oder Hirnmetastasen eine günstigere Prognose. Neben Metastasen in anderer Lokalisation zeigen folgende Faktoren eine schlechte Prognose an: niedriger Karnofsky"=Index, Anämie, abnormes korrigiertes Serumkalzium, hohe LDH, hohe AP, erhöhte Thrombozyten und erhöhte neutrophile Granulozyten. Siehe Tab. IMDC Score für die mittlere Überlebenszeit unter moderner Therapie mit Inhibitoren der Signaltransduktion.
| Nierenzellkarzinom 3/4 | Suchen | Wilms-Tumor |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur Nierenzellkarzinom
L. Albiges, N. M. Tannir, M. Burotto, D. McDermott, E. R. Plimack, and R. J. Motzer, “Nivolumab plus ipilimumab versus sunitinib for first-line treatment of advanced renal cell carcinoma: extended 4-year follow-up of the phase III CheckMate 214 trial.,” ESMO open, vol. 5, no. 6, p. e001079, 2020.
Choueiri, T. K.; Escudier, B.; Powles, T.; Mainwaring,
P. N.; Rini, B. I.; Donskov, F.; Hammers, H.; Hutson, T. E.; Lee, J.-L.;
Peltola, K.; Roth, B. J.; Bjarnason, G. A.; Géczi, L.; Keam, B.; Maroto,
P.; Heng, D. Y. C.; Schmidinger, M.; Kantoff, P. W.; Borgman-Hagey, A.;
Hessel, C.; Scheffold, C.; Schwab, G. M.; Tannir, N. M.; Motzer, R. J. & ,
M. E. T. E. O. R. I.
Cabozantinib versus Everolimus in Advanced
Renal-Cell Carcinoma.
N Engl J Med, 2015, 373,
1814-1823.
T. K. Choueiri et al., “Cabozantinib versus sunitinib as initial therapy for metastatic renal cell carcinoma of intermediate or poor risk (Alliance A031203 CABOSUN randomised trial): Progression-free survival by independent review and overall survival update.,” Eur J Cancer, vol. 94, pp. 115–125, 2018, doi: 10.1016/j.ejca.2018.02.012.
T. K. Choueiri et al., “Belzutifan versus Everolimus for Advanced Renal-Cell Carcinoma.,” NEJM, vol. 391, no. 8, pp. 710–721, 2024.
DGU; DKG; DKG & Leitlinienprogramm Onkologie Diagnostik, Therapie und Nachsorge des Nierenzellkarzinoms, Langversion 4.02023 https://www.leitlinienprogramm-onkologie.de/leitlinien/nierenzellkarzinom/.
Escudier u.a. 2007 ESCUDIER, Bernard ; EISEN,
Tim ; STADLER, Walter M. ; SZCZYLIK, Cezary ;
OUDARD, Stéphane ; SIEBELS, Michael ; NEGRIER,
Sylvie ; CHEVREAU, Christine ; SOLSKA, Ewa ;
DESAI, Apurva A. ; ROLLAND, Frédéric ; DEMKOW,
Tomasz ; HUTSON, Thomas E. ; GORE, Martin ;
FREEMAN, Scott ; SCHWARTZ, Brian ; SHAN, Minghua ;
SIMANTOV, Ronit ; BUKOWSKI, Ronald M. ; GROUP, T.
A. R. G. E. T. S.:
Sorafenib in advanced clear-cell renal-cell carcinoma.
In: N Engl J Med
356 (2007), Jan, Nr. 2, S. 125–134
B. Escudier, T. K. Choueiri, S. Oudard, C. Szczylik, S. Negrier, A. Ravaud,
C. Chevreau, P. Venner, P. Champagne, D. Croteau, E. Dupont, C. Hariton, and
R. M. Bukowski.
Prognostic factors of metastatic renal cell carcinoma after failure
of immunotherapy: new paradigm from a large phase iii trial with shark
cartilage extract ae 941.
J Urol, 178 (5): 1901–1905, Nov 2007.
doi: rm10.1016/j.juro.2007.07.035.
URL https://dx.doi.org/10.1016/j.juro.2007.07.035.
B. Escudier, A. Pluzanska, P. Koralewski, A. Ravaud, S. Bracarda, C. Szczylik,
C. Chevreau, M. Filipek, B. Melichar, E. Bajetta, V. Gorbunova, J. O. Bay,
I. Bodrogi, A. Jagiello-Gruszfeld, und N. Moore.
Bevacizumab plus interferon alfa-2a for treatment of metastatic renal
cell carcinoma: a randomised, double-blind phase iii trial.
Lancet, 370 (9605): 2103–2111, Dec 2007.
S. Faivre, G. Kroemer, and E. Raymond.
Current development of mtor inhibitors as anticancer agents.
Nat Rev Drug Discov, 5 (8): 671–688, Aug
2006.
doi: rm10.1038/nrd2062.
URL https://dx.doi.org/10.1038/nrd2062.
Frank u.a. 2003 FRANK, I. ; BLUTE, M. L. ;
CHEVILLE, J. C. ; LOHSE, C. M. ; WEAVER, A. L. ;
LEIBOVICH, B. C. ; ZINCKE, H.:
A multifactorial postoperative surveillance model for patients with
surgically treated clear cell renal cell carcinoma.
In: J Urol
170 (2003), Nr. 6 Pt 1, S. 2225–32
Gold u.a. 1996 GOLD, P. J. ; FEFER, A. ;
THOMPSON, J. A.:
Paraneoplastic manifestations of renal cell carcinoma.
In: Semin Urol Oncol
14 (1996), Nr. 4, S. 216–22
Heng, D. Y. C.; Wells, J. C.; Rini, B. I.; Beuselinck,
B.; Lee, J.-L.; Knox, J. J.; Bjarnason, G. A.; Pal, S. K.;
Kollmannsberger, C. K.; Yuasa, T.; Srinivas, S.; Donskov, F.; Bamias, A.;
Wood, L. A.; Ernst, D. S.; Agarwal, N.; Vaishampayan, U. N.; Rha, S. Y.;
Kim, J. J. & Choueiri, T. K.
Cytoreductive nephrectomy in patients
with synchronous metastases from renal cell carcinoma: results from the
international metastatic renal cell carcinoma database consortium.
Eur Urol 2014,
66, 704-710.
G. Hudes, M. Carducci, P. Tomczak, J. Dutcher, R. Figlin, A. Kapoor,
E. Staroslawska, J. Sosman, D. McDermott, I. Bodrogi, Z. Kovacevic,
V. Lesovoy, I. G. H. Schmidt-Wolf, O. Barbarash, E. Gokmen, T. O’Toole,
S. Lustgarten, L. Moore, R. J. Motzer, and G. A. Trial.
Temsirolimus, interferon alfa, or both for advanced renal-cell
carcinoma.
N Engl J Med, 356 (22): 2271–2281, May 2007.
E. Jonasch et al., “Belzutifan for Renal Cell Carcinoma in von Hippel-Lindau Disease.,” NEJM, vol. 385, no. 22, pp. 2036–2046, 2021, doi: 10.1056/NEJMoa2103425.
Kattan u.a. 2001 KATTAN, M. W. ; REUTER, V. ; MOTZER, R. J. ; KATZ, J. ; RUSSO, P.: A postoperative prognostic nomogram for renal cell carcinoma.In: J Urol
166 (2001), Nr. 1, S. 63–7
Rana R. McKay u.a. Impact of angiotensin system inhibitors (ASI) on outcomes in patients (pts) with metastatic renal cell carcinoma (mRCC): Results from a pooled clinical trials database. J Clin Oncol 32, 2014 (suppl 4; abstr 437).
B. C. Leibovich, M. L. Blute, J. C. Cheville, C. M. Lohse, I. Frank, E. D.
Kwon, A. L. Weaver, A. S. Parker, und H. Zincke.
Prediction of progression after radical nephrectomy for patients with
clear cell renal cell carcinoma: a stratification tool for prospective
clinical trials.
Cancer, 97 (7): 1663–1671, Apr 2003.
doi: rm10.1002/cncr.11234.
URL https://dx.doi.org/10.1002/cncr.11234.
B. Ljungberg et al., “EAU Guidelines: Renal Cell Carcinoma.” (2024). https://uroweb.org/guidelines/renal-cell-carcinoma/
Mancuso und Sternberg 2005 MANCUSO, A. ;
STERNBERG, C. N.:
What’s new in the treatment of metastatic kidney cancer?
In: BJU Int
95 (2005), Nr. 9, S. 1171–80
Mickisch, G. H.; Garin, A.; van Poppel, H.; de Prijck,
L.; Sylvester, R.; , E. O. f. R. & of Cancer (EORTC) Genitourinary Group,
T.
Radical nephrectomy plus interferon-alfa-based immunotherapy
compared with interferon alfa alone in metastatic renal-cell carcinoma: a
randomised trial.
Lancet, 2001, 358, 966-970.
Motzer und Bukowski 2006 MOTZER, Robert J. ;
BUKOWSKI, Ronald M.:
Targeted therapy for metastatic renal cell carcinoma.
In: J Clin Oncol
24 (2006), Dec, Nr. 35, S. 5601–5608. -
URL https://dx.doi.org/10.1200/JCO.2006.08.5415
Motzer u.a. 2007 MOTZER, Robert J. ; HUTSON,
Thomas E. ; TOMCZAK, Piotr ; MICHAELSON, M. D. ;
BUKOWSKI, Ronald M. ; RIXE, Olivier ; OUDARD,
Stéphane ; NEGRIER, Sylvie ; SZCZYLIK, Cezary ;
KIM, Sindy T. ; CHEN, Isan ; BYCOTT, Paul W. ;
BAUM, Charles M. ; FIGLIN, Robert A.:
Sunitinib versus interferon alfa in metastatic renal-cell carcinoma.
In: N Engl J Med
356 (2007), Jan, Nr. 2, S. 115–124. -
URL https://dx.doi.org/10.1056/NEJMoa065044
Motzer, R. J.; Escudier, B.; McDermott, D. F.; George,
S.; Hammers, H. J.; Srinivas, S.; Tykodi, S. S.; Sosman, J. A.; Procopio,
G.; Plimack, E. R.; Castellano, D.; Choueiri, T. K.; Gurney, H.; Donskov,
F.; Bono, P.; Wagstaff, J.; Gauler, T. C.; Ueda, T.; Tomita, Y.; Schutz,
F. A.; Kollmannsberger, C.; Larkin, J.; Ravaud, A.; Simon, J. S.; Xu,
L.-A.; Waxman, I. M.; Sharma, P. & CheckMate025
Nivolumab versus
Everolimus in Advanced Renal-Cell Carcinoma.
New Engl J Med 2015, 373,
1803-1813.
Motzer, R. J.; Hutson, T. E.; Glen, H.;
Michaelson, M. D.; Molina, A.; Eisen, T.; Jassem, J.; Zolnierek, J.;
Maroto, J. P.; Mellado, B.; Melichar, B.; Tomasek, J.; Kremer, A.; Kim,
H.-J.; Wood, K.; Dutcus, C. & Larkin, J.
Lenvatinib, everolimus,
and the combination in patients with metastatic renal cell carcinoma: a
randomised, phase 2, open-label, multicentre trial.
The Lancet.
Oncology, 2015a, 16, 1473-1482.
R. J. Motzer, B. Escudier, S. Oudard, T. E. Hutson, C. Porta, S. Bracarda,
V. Gruenwald, J. A. Thompson, R. A. Figlin, N. Hollaender, G. Urbanowitz,
W. J. Berg, A. Kay, D. Lebwohl, und A. Ravaud.
Efficacy of everolimus in advanced renal cell carcinoma: a
double-blind, randomised, placebo-controlled phase iii trial.
Lancet, Jul 2008.
R. J. Motzer et al.“Tivozanib versus sorafenib as initial targeted therapy for patients with metastatic renal cell carcinoma: results from a phase III trial.,” Journal of clinical oncology : official journal of the American Society of Clinical Oncology, vol. 31, no. 30, pp. 3791–3799, 2013.
Motzer RJ, Escudier B, Choueiri TK et al. Final analysis of nivolumab plus cabozantinib for advanced renal cell carcinoma from the randomized phase III CheckMate 9ER trial. Ann Oncol. 2025 Sep 23:S0923-7534(25)04714-3. doi: 10.1016/j.annonc.2025.09.006.
S. Negrier, D. Perol, A. Ravaud, C. Chevreau, J. O. Bay, R. Delva, E. Sevin,
A. Caty, und B. Escudier.
Medroxyprogesterone, interferon alfa-2a, interleukin 2, or
combination of both cytokines in patients with metastatic renal carcinoma of
intermediate prognosis: results of a randomized controlled trial.
Cancer, 110 (11): 2468–2477, Dec 2007.
Powles, T.; Albiges, L.; Staehler, M.; Bensalah,
K.; Dabestani, S.; Giles, R. H.; Hofmann, F.; Hora, M.; Kuczyk, M. A.;
Lam, T. B.; Marconi, L.; Merseburger, A. S.; Fernández-Pello, S.; Tahbaz,
R.; Volpe, A.; Ljungberg, B. & Bex, A.
Updated European Association
of Urology Guidelines Recommendations for the Treatment of First-line
Metastatic Clear Cell Renal Cancer.
European urology, 2017
Rini, B. I.; Escudier, B.; Tomczak, P.; Kaprin, A.;
Szczylik, C.; Hutson, T. E.; Michaelson, M. D.; Gorbunova, V. A.; Gore, M.
E.; Rusakov, I. G.; Negrier, S.; Ou, Y.; Castellano, D.; Lim, H. Y.;
Uemura, H.; Tarazi, J.; Cella, D.; Chen, C.; Rosbrook, B.; Kim, S. &
Motzer, R. J.
Comparative effectiveness of axitinib versus sorafenib in
advanced renal cell carcinoma (AXIS): a randomised phase 3 trial.
Lancet,
2011, 378, 1931-1939.
Sternberg, C. N.; Davis, I. D.; Mardiak, J.; Szczylik,
C.; Lee, E.; Wagstaff, J.; Barrios, C. H.; Salman, P.; Gladkov, O. A.;
Kavina, A.; Zarbá, J. J.; Chen, M.; McCann, L.; Pandite, L.; Roychowdhury,
D. F. & Hawkins, R. E.
Pazopanib in locally advanced or metastatic
renal cell carcinoma: results of a randomized phase III trial.
2010,
28, 1061-1068.
Weight, C. J.; Larson, B. T.; Fergany, A. F.; Gao, T.; Lane, B. R.; Campbell, S. C.; Kaouk, J. H.; Klein, E. A. & Novick, A. C.
Nephrectomy induced chronic renal insufficiency is associated with increased risk of
cardiovascular death and death from any cause in patients with localized
cT1b renal masses.
J Urol, 2010, 183, 1317-1323
Zini, L.; Perrotte, P.; Capitanio, U.; Jeldres, C.; Shariat, S. F.; Antebi, E.; Saad, F.; Patard, J.; Montorsi, F. &
Karakiewicz, P. I.
Radical versus partial nephrectomy: effect on
overall and noncancer mortality.
Cancer, 2009, 115,
1465-1471
Zisman u.a. 2002 ZISMAN, A. ; PANTUCK, A. J. ;
WIEDER, J. ; CHAO, D. H. ; DOREY, F. ;
SAID, J. W. ; DEKERNION, J. B. ; FIGLIN, R. A. ;
BELLDEGRUN, A. S.:
Risk group assessment and clinical outcome algorithm to predict the
natural history of patients with surgically resected renal cell carcinoma.
In: J Clin Oncol
20 (2002), Nr. 23, S. 4559–66
 English Version: renal cell carcinoma: treatment of advanced disease
English Version: renal cell carcinoma: treatment of advanced disease
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.