Sie sind hier: Startseite > Prostata > Operationen > Transurethrale Resektion der Prostata > Technik
Transurethrale Resektion der Prostata (TURP)
- Transurethrale Resektion der Prostata (TURP): Indikationen, Instrumentenkunde und Technik
- Transurethrale Resektion der Prostata (TURP): Komplikationen
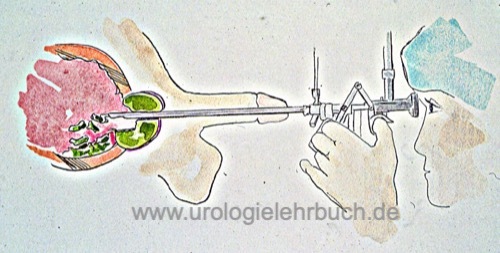 |
Die transurethrale Resektion der Prostata (TURP) ist die endoskopische Entfernung von Prostatagewebe mit Hilfe einer Elektroschlinge. Trotz moderner alternativen Techniken ist die TURP das am häufigsten durchgeführte operative Verfahren zur Behandlung des benignen Prostatasyndroms (BPS) [Abb. Prinzip der TURP].
 |
Indikation zur transurethralen Resektion der Prostata (TURP)
Eine Indikation zur operativen Therapie besteht beim benignen Prostatasyndrom (BPS) mit rezidivierenden Harnverhalten, rezidivierenden Harnwegsinfektionen, rezidivierender Makrohämaturie, Harnblasensteinen, postrenaler Niereninsuffizienz und großen Harnblasendivertikeln. Die häufigste Indikation für eine TURP sind moderate bis schwere Symptome des BPS, die unzureichend mit Medikamenten gelindert werden können und die Lebensqualität des Patienten einschränken. Siehe auch Abschnitt medikamentöse Therapie des benignen Prostatasyndroms. Die TURP wird bis maximal 75–120 ml Prostatavolumen angewendet.
Kontraindikationen zur transurethralen Resektion der Prostata (TURP)
Geringe Lebenserwartung, pathologische Blutgerinnung, floride Harnwegsinfektion. Die alternative OP-Techniken (Adenomektomie oder die endoskopische Adenomenukleation) sollten erwogen werden bei sehr großen Adenomen (>75–120 ml Prostatavolumen), operationspflichtige Harnblasendivertikel, Harnblasensteine, komplexe Harnröhrenerkrankungen (Hypospadieoperation) und Kontraindikation für eine Steinschnittlagerung.
Technik der transurethralen Resektion der Prostata (TURP)
Reduktion der Blutungsgefahr:
Die Blutungsneigung während der TURP kann durch eine mehrmonatige Therapie mit Finasterid oder Dutasterid gesenkt werden. Die klinisch signifikante Wirkung wird über die Verringerung der Gefäßdichte erzeugt.
Anästhesie:
Spinalanästhesie oder Allgemeinanästhesie. Die Spinalanästhesie bietet theoretische Vorteile für die ersten postoperativen Stunden: der Patient liegt immobilisiert, Manipulationen am Katheter sind ohne Schmerzen möglich, weniger Pressen und Husten. Randomisierte Studien konnten keinen Unterschied bezüglich der Blutungsmenge finden.
Perioperative Antibiotikaprophylaxe:
Eine perioperative Antibiotikaprophylaxe senkt die Rate an postoperativen Harnwegsinfektionen, Fieber und Harnröhrenstrikturen. Insbesondere Patienten mit Risikofaktoren für einen Harnwegsinfekt profitieren (Diabetes, Harnblasensteine, präoperativer Dauerkatheter).
Intraoperative Vorbereitungen:
Steinschnittlagerung, suprapubische Rasur, Desinfektion der äußeren Genitalien, des Unterbauchs und des Perineums, steriles Abdecken mit Rektalschild, Bereitstellen von körperwarmer Spüllösung.
Zystoskopie:
Überprüfung der Harnröhrenweite und Prostatagröße, Ausschluss von Harnblasensteinen. Anlage eines suprapubischen DK (14 CH) falls gewünscht, besonders bei Patienten mit großem Prostatavolumen oder mit hohem Restharn.
Urethrotomia interna:
24 CH-Instrumente können in der Regel problemlos durch die Urethra eingeführt werden und sollten auch bei der Resektion großer Drüsen verwendet werden. Kurzstreckige Strikturen werden durch eine Urethrotomia interna nach Sachse behandelt. Ist die vordere Harnröhre zu eng für das Instrument, kann eine Urethrotomie nach Otis durchgeführt werden.
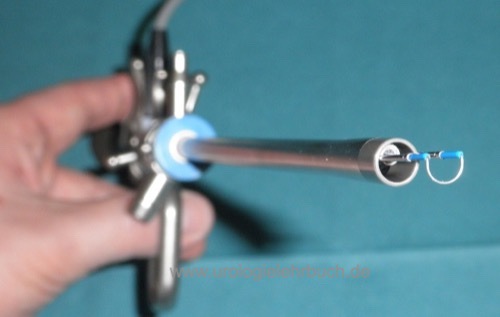
Resektoskop:
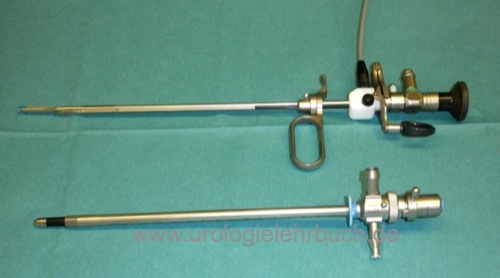
Das Resektoskop ist ein kombiniertes Zystoskop und Elektrochirurgieinstrument, welches die Resektion von Prostatagewebe unter Sicht mit Hilfe einer Elektroschlinge ermöglicht [Abb. Resektoskop]. Aufgrund der Prostatablutung ist die Resektion nur mit Hilfe einer kontinuierlichen Spülung möglich. Der Spülfluss des Resektoskops wird bei der Niederdruckresektion über einen suprapubischen Harnblasentrokar abgeleitet. Bei kleiner Prostata kann auf den suprapubischen Trokar verzichtet werden und intermittierend bei voller Harnblase die Flüssigkeit über den Schaft abgelassen werden. Alternativ kann ein Rückflussresektoskop verwendet werden, nachteilig sind jedoch der dickere Instrumentendurchmesser und eine weniger zuverlässige Ableitung des Spülstroms.
 |
 |
Koagulationsstrom:
Bei der Standard-TURP wird monopolarer Strom mit unterschiedlichen Programmen für Schneiden und Koagulation verwendet, vergleichbar mit der offenen Chirurgie. Durch den Stromfluss von der Resektionsschlinge durch das Prostatagewebe zur breitbasig aufgeklebten Elektrode wird die Wirkung erzeugt. Als Spüllösung muss bei der Resektion mit monopolarem Strom eine salzfreie Spüllösung verwendet werden. Dies birgt die Gefahr eines TUR-Syndroms bei der Einschwemmung von großen Mengen an Spüllösung (s. u.). Wichtig ist die Vermeidung von unnötig hohen Koagulationsströmen, da Kollateralschäden am Sphinkter, an der Harnröhre und am N. cavernosus sonst denkbar werden. Der Patient muss trocken gelagert sein.
Als gute Alternative zur monopolaren TURP existiert die Möglichkeit der bipolaren Resektion, als Spüllösung kann physiologische Kochsalzlösung verwendet werden.
Verschiedene Elektroschlingen:
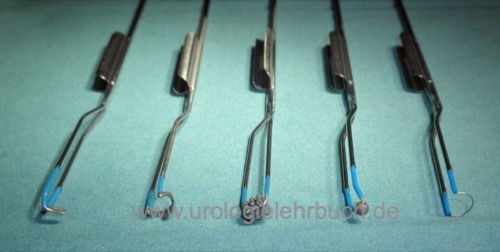
Zur Verbesserung der Standardschlinge wurden verschiedene Elektroschlingen entwickelt, die eine bessere Koagulation und Vaporisation ermöglichen. Technische Modifikationen beinhalten dickere und breitere Schlingen (band loop, thick loop) oder Schlingen mit rollend gelagerten Zylindern [Abb. Resektionsschlingen und TURP 7].
Resektion nach Mauermayer (Mauermayer, 1985):
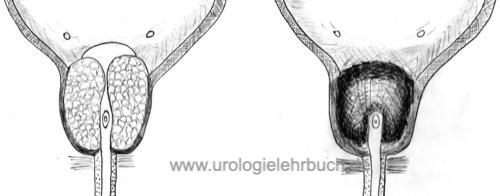
Zunächst Resektion des Mittellappens und Bildung eines Resektionsgrabens bei 6 Uhr bis auf die chirurgische Kapsel [Abb. TURP 2 und TURP 3]. Danach können die Seitenlappen und ventrale Drüsenanteile unter gutem Spülfluss reseziert werden [Abb. TURP 4, TURP 5 und TURP 6].
 |
Resektion nach Nesbit (Nesbit, 1951):
Zunächst Bildung eines Resektionsgrabens bei 12 Uhr bis auf die chirurgische Kapsel. Als nächstes werden die ventralen Anteile der Prostata bis nach 9 Uhr und 3 Uhr reseziert. Die Resektion der posterioren Quadranten ist der nächste Schritt, die apikalen Anteile werden zuletzt reseziert.
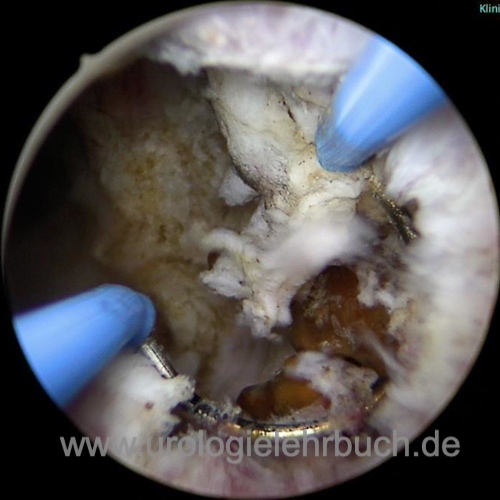
Apikale Resektion:
Die apikale Resektion ist der wichtigste Teil für den Erfolg der Prostataresektion: eine zu geringe Resektion beseitigt nicht die Obstruktion, allerdings liegt der Harnblasensphinkter in direkter anatomischer Nachbarschaft und ist durch eine Verletzung gefährdet.
Der anatomische Bezugspunkt bei der apikalen Resektion ist der Prostatakollikel (Verumontanum, siehe Abb. TURP 8). Das Resektoskop wird gemäß dem Prostatakollikel ausgerichtet und die apikale Resektion von 6 Uhr nach 12 Uhr semizirkulär durchgeführt. Dabei ist ein Verrutschen des Resektoskops aus der Harnröhre zu vermeiden. Bei der apikalen Resektion bei 12 Uhr ist der Kollikel nicht zu sehen, ein Verrutschen des Schaftes darf nicht geschehen. Verletzungen in diesem Bereich führen schnell zur Harninkontinenz.
 |
Ejakulationserhaltende TURP:
Die Erhaltung des parakollikulären Gewebes (mindestens 10 mm lateral und proximal des Colliculus seminalis) ist wesentlich, um eine postoperative retrograde Ejakulation zu vermeiden. Die Resektion des mittleren und der seitlichen Lappen ist mit der Standard-TURP vergleichbar. Dennoch sollte eine tiefe Resektion zwischen dem Blasenhals und dem parakollikulären Gewebe zwischen 5 und 7 Uhr vermieden werden, um die hintere Längsmuskulatur der Harnröhre zu schonen (Musculus ejaculatorius).
Entfernung des Prostatagewebes:
Mit Hilfe einer Blasenspritze oder Ellik-Evakuator werden alle Resektionschips aus der Harnblase entfernt. Dabei sollte das Gerät angehoben werden (Aufstehen), sodass sich der Schaft in der Harnblase Richtung Blasenboden bewegt. Die zystoskopische Kontrolle der kompletten Entfernung der Resektionschips vermeidet postoperative Probleme (Harnverhalt, chronische Infektionen).
Dauerkatheter:
Einlage eines 20–24 CH Spülkatheters, der Ballon wird entsprechend dem Resektionsgewicht in der Prostataloge geblockt (mindestens 20 ml). Der Dauerkatheter kann auch mit 50–80 ml in der Harnblase geblockt werden, durch einen leichten Zug kann der geblockte Dauerkatheter an den Harnblasenhals gezogen werden, um so venöse Blutungen aus der Prostataloge zu komprimieren.
Nachsorge der transurethralen Resektion der Prostata (TURP)
- Dauerspülung für 12 bis 24 h
- Entfernung des transurethralen DK nach 2–3 Tagen
- Überprüfung der Miktion (Restharn) mit Hilfe des suprapubischen DK oder Sonographie.
TURP in Augsburg
Sie wünschen die TURP in Augsburg beim Autor dieser Seite? Vereinbaren Sie einen Termin bei Dr. Manski in der Urologischen Gemeinschaftspraxis, Gögginger Str. 49 in Augsburg unter der Telefonnummer 0821 512200. Weitere Informationen zu Dr. Manski siehe Urologische Gemeinschaftspraxis Augsburg.
| Prostatabiopsie | Suchen | TURP: Komplikationen |
Sachregistersuche: A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Literatur transurethrale Resektion der Prostata (TURP)
Alschibaja u.a. 2005 ALSCHIBAJA, M. ; MAY, F. ; TREIBER, U. ; PAUL, R. ; HARTUNG, R.: [Transurethral resection for benign prostatic hyperplasia current developments].In: Urologe A
44 (2005), Nr. 5, S. 499–504
N. Couteau, I. Duquesne, and Fré, “Ejaculations and Benign Prostatic Hyperplasia: An Impossible Compromise? A Comprehensive Review.,” J. Clin Med, vol. 10, no. 24, 2021.
Mauermayer 1985 MAUERMAYER, W.:
[Operative complications in transurethral operations: causes and
prevention].
In: Urologe A
24 (1985), Nr. 4, S. 180–3
Nesbit 1951 NESBIT, R. M.:
Transurethral prostatic resection: a discussion of some principles
and problems.
In: J Urol
66 (1951), Nr. 3, S. 362–72
 English Version: transurethral resection of the prostate gland (TURP)
English Version: transurethral resection of the prostate gland (TURP)
Urologielehrbuch.de ohne Werbung
Diese Internetseite ermöglicht mit Hilfe von Werbung den Volltext-Zugriff auf das aktuelle Urologielehrbuch.de. Viele Bilder sind zum Schutz von Laien verpixelt oder ausgeblendet. Regelmäßig wiederkehrende (fachkundige) Leser können die Werbebanner abschalten und Zugriff auf alle Abbildungen erhalten: Werden Sie Mitglied über die Crowdfunding-Plattform Steady und unterstützen Sie damit Urologielehrbuch.de.
Urologielehrbuch.de als Hardcover-Buch
 Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.
Aktuell, detailliert und übersichtlich: Urologielehrbuch.de wird auch als hochwertiges Hardcover-Buch veröffentlicht. Die 17. Auflage (Ausgabe 2024) ist seit Oktober 2024 verfügbar, siehe Abschnitt Neuigkeiten für die Aktualisierungen und Links für den Buchkauf.